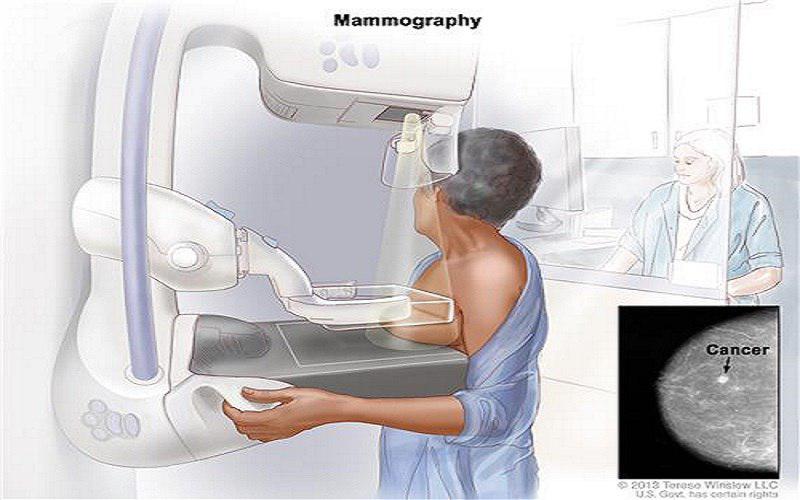
ماموگرافی چیست؟ماموگرافی معاینه اصلی است که در طول غربالگری های سازمان یافته مورد استفاده قرار می گیرد، اما همچنین برای اهداف تشخیصی زمانی که فرد علائمی دارد که ممکن است نشان دهنده آسیب شناسی پستان باشد، استفاده می شود. به جز در مورد غربالگری سازمان یافته، این معاینه فقط با تجویز پزشکی انجام می شود.
ماموگرافی یک تصویر اشعه ایکس از پارانشیم پستان است. این یکی از ابزارهایی است که می تواند برای بررسی سرطان سینه در زنانی که هیچ علامت یا نشانه ای از این بیماری ندارند، استفاده شود. در عین حال، در صورتی که زنی به توده یا مشکوک به سرطان سینه مبتلا باشد، ممکن است از ماموگرافی نیز استفاده شود.
ماموگرافی تکنیکی است که از اشعه ایکس با دوز پایین برای بررسی سینه ها استفاده می کند. این روش در غربالگری برای تشخیص زودهنگام سرطان سینه در زنان بدون علامت یا در تشخیص سرطان سینه در زنانی که علائم قابل لمس سرطان سینه دارند، توده، درد، ترشح از نوک پستان، ورم پستان استفاده می شود و یک تکنیک غیر تهاجمی است.
اگر سوالی در مورد ماموگرافی یا سونوگرافی دارید ویا پزشک برایتان ماموگرافی یا سونوگرافی تجویز کرده است
می توانید با ما در مرکز سونوگرافی و ماموگرافی الوند در تماس باشید
ماموگرافی سینه
ماموگرافی (یا ماستوگرافی) یک عکسبرداری با اشعه ایکس از پستان(ها) است. این به عنوان بخشی از غربالگری سرطان سینه در زنان نشان داده می شود، زیرا می تواند ناهنجاری های غده پستانی را تشخیص دهد. این امکان به دست آوردن تصاویری از داخل سینه با استفاده از اشعه ایکس و تشخیص ناهنجاری های خاص را فراهم می کند. در واقع، تفاوت در جذب اشعه ایکس توسط بافت پستان امکان تشکیل تصویری را فراهم می کند که ساختار سینه را مشخص می کند. اگر ناهنجاری وجود داشته باشد، بهم ریخته است و بنابراین می تواند تومورهای سرطانی (بدخیم) یا غیر سرطانی (خوش خیم) پستان را تشخیص دهد.
در طول ماموگرافی، مقدار اشعه ایکس ارسالی بسیار کم است، که در صورت انجام معاینات فاصله دار، خطر سلامتی را از بین می برد.
سرطان سینه شایع ترین علت مرگ ناشی از سرطان در زنان در سراسر جهان است.
روش انجام آن چگونه است؟
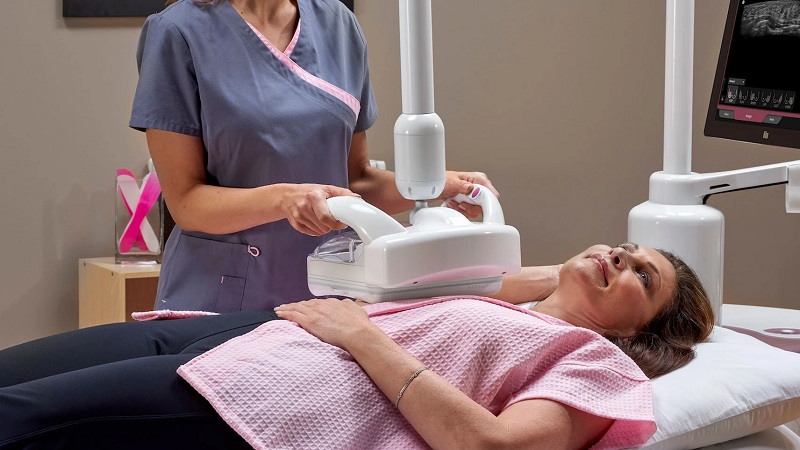
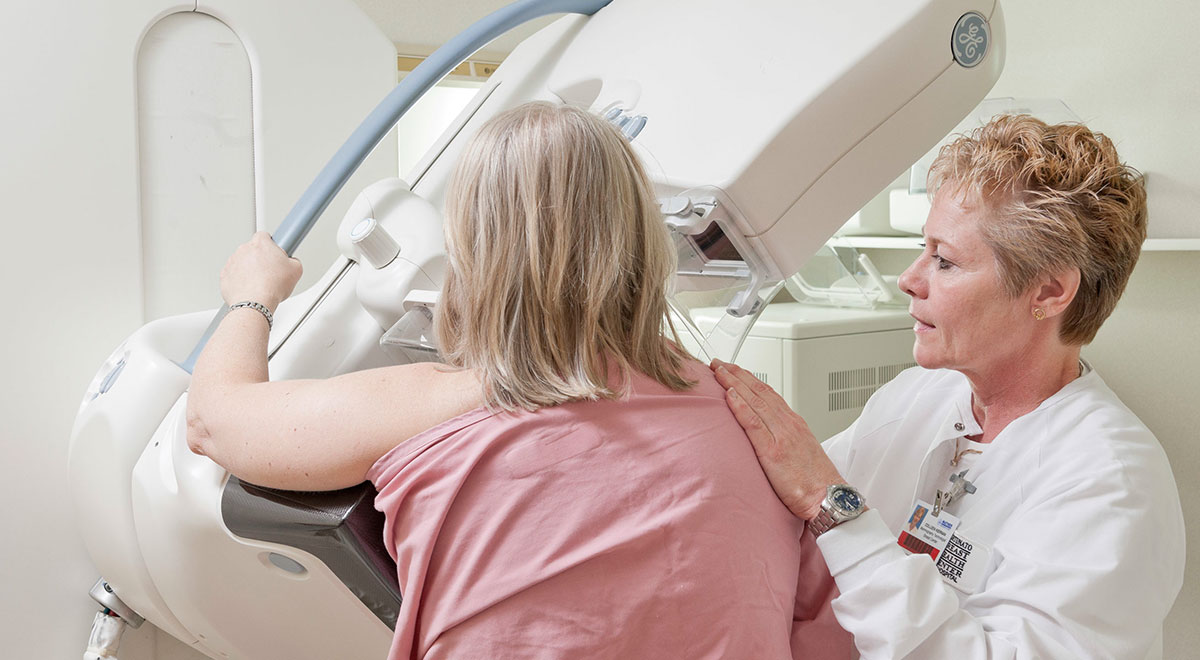
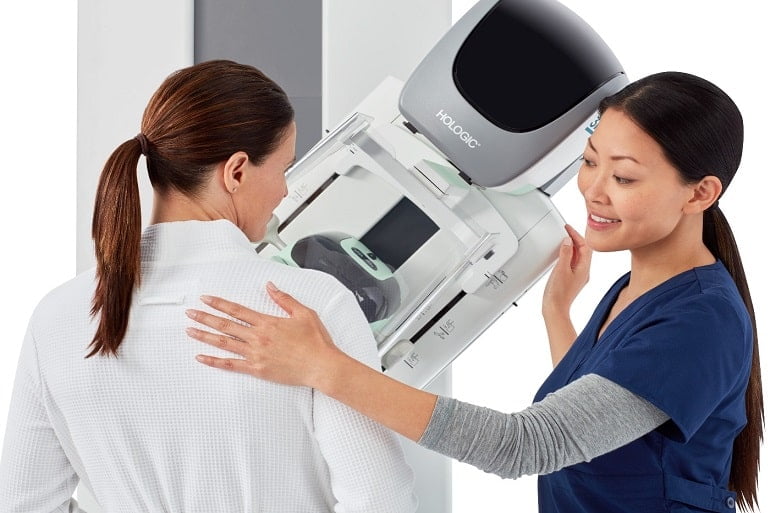
ماموگرافی در حالت ایستاده و با سینه برهنه انجام می شود. یک موقعیت خوب توسط تکنسین رادیولوژی گرفته می شود.
برای به دست آوردن یک تجزیه و تحلیل با کیفیت خوب و مشاهده کامل قفسه سینه، هر سینه به طور متوالی بین دو صفحه فشرده می شود.
این فشرده سازی فقط تا زمانی که عکس فوری گرفته می شود ادامه دارد.
دو عکس: صورت و نیمرخ یا مایل از هر سینه گرفته می شود.
مدت زمان معاینه تقریباً 10 تا 15 دقیقه است.
تفسیر عکس ها توسط رادیولوژیست انجام می شود که گزارشی را برای پزشک تجویز کننده یا "برنامه ماموگرافی" ارسال می کند.
فشرده سازی سینه برای چه مواردی استفاده می شود؟
فشرده سازی سینه برای دستیابی به تصویری با کیفیت در داخل سینه مهم است.
این را می توان با یک خوشه انگور مقایسه کرد. تنها راه برای دیدن انگور در مرکز خوشه، پهن کردن آن است. برای سینه هم همینطوره
قبل از فشرده سازی:

پس از فشرده سازی:

دلایل فشرده کردن سینه در زمان ماموگرافی:
- برای جداسازی ساختارهای همپوشانی،
- برای افزایش دقت جزئیات،
- برای کاهش حرکات،
- میزان تشعشع مورد نیاز را کاهش دهید.
آیا دردناک است؟
فشرده سازی سینه ها بسیار مهم است، تعداد معینی از زنان ماموگرافی را ناخوشایند و حتی دردناک می دانند. برای کاهش این ناراحتی، به زنان قبل از یائسگی توصیه میشود که در قسمت اول سیکل (بین روز چهارم تا چهاردهم بعد از شروع قاعدگی) قرار ملاقات بگذارند، زیرا سینهها در این دوره از زمان حساسیت کمتری دارند.
برای اطلاع، فشار وارد شده به سینه توسط یک مکانیسم ایمنی محدود شده است و فقط برای زمان گرفتن عکس ادامه دارد. تکنسین رادیولوژی به شما گوش می دهد و مراقب است که از فشرده سازی بیش از حد دردناک جلوگیری کند.
توصیه های قبل از ماموگرافی
در روز معاینه نباید ناشتا باشید، از قبل از کرم چرب (کرم بدن و...) استفاده نکنید و از زیورآلات خودداری کنید.
در برخی موارد، به ویژه در افراد جوان با بافت غده سینه بسیار متراکم، اما در موارد شیردهی نیز، ماموگرافی با سونوگرافی از پستان تکمیل می شود.
در موقعیتهای خاص خاص (سینههای متراکم، سابقه سرطان سینه یا جراحی، کاشت سینه و غیره)، انجام MRI سینه ممکن است ضروری باشد.
ماموگرافی غربالگری
در ایران، مقامات بهداشتی یک برنامه غربالگری سازمان یافته برای سرطان سینه راه اندازی کرده اند. این برای تمام زنان 50 تا 74 ساله است و بر اساس ماموگرافی هر دو پستان همراه با معاینه بالینی است.
برای عملکرد بهینه، ماموگرافی دوبار توسط پزشک متخصص سایت و سازمان غربالگری انجام می شود.
چگونه برای ماموگرافی آماده شویم؟
این معاینه در بیمارستان و یا مطب رادیولوژی ترجیحاً در مرحله اول سیکل قاعدگی انجام می شود.
نیازی به آماده سازی خاصی ندارد. با این وجود، برخی اقدامات احتیاطی کوچک انجام معاینه را تسهیل می کند. به عنوان مثال، توصیه می شود در روز معاینه از کرم یا عطر به یقه خود استفاده نکنید تا از تصاویر نادرست جلوگیری کنید. تمام جواهرات باید حذف شوند. در نهایت بیمار باید تمام لباس های خود را تا کمر در بیاورد. بهتر است در این روز از پوشیدن لباس خودداری کنید.
برای سریع ترین و دقیق ترین نتایج ماموگرافی، چند نکته اساسی وجود دارد که باید در نظر داشته باشید:
یک هفته قبل از قاعدگی ماموگرافی انجام ندهید، زیرا سینههای شما اغلب در این مدت منقبضتر میشوند. بنابراین بهترین زمان برای انجام ماموگرافی آخرین روز پریود تا 2 هفته پس از اولین روز پریود است. اگر باردار هستید یا مشکوک به بارداری هستید، باید به پزشک خود اطلاع دهید تا روش تشخیص دیگری را تغییر دهد. لباس های گشاد بپوشید، پیراهن و شلوار به هم نچسبند. همچنین از دئودورانت، عطر و روغن در زیر بغل و سینه خود استفاده نکنید. تمام ماموگرافی های قبلی را به همراه داشته باشید تا پزشک شما بتواند آنها را با نتایج فعلی مقایسه کند. به طور خلاصه، از آنجا که خطر ابتلا به سرطان سینه با افزایش سن افزایش مییابد، ماموگرافی یک تکنیک تصویربرداری ضروری در معاینه فیزیکی معمول همه زنان بالای 50 سال به طور کلی است که دارای شرایط پزشکی از قبل موجود هستند.
مقالات پیشنهادی :
ماموگرافی هالوژیک
بهترین مرکز سونوگرافی تهران
فیبروسکن چیست؟
ماموگرافی چگونه انجام می شود؟
در حین معاینه، بیمار بدون پیراهن می ایستد. برای به دست آوردن یک ماموگرافی با کیفیت، سینه بین دو صفحه "فشرده" می شود: احساس خوشایند نیست اما فشار روی سینه طولانی نمی ماند. به طور کلی برای هر سینه دو اکسن گرفته می شود. ماموگرافی به طور متوسط 10 دقیقه طول می کشد.
تکرار معاینه هر دو سال یکبار تشخیص زودهنگام سرطان سینه را بهبود می بخشد. اما حتی اگر هر دو سال یک بار ماموگرافی انجام می دهید، مهم است که نسبت به هرگونه تغییر در سینه ها هوشیار باشید.
در ماموگرافی چه اتفاقی خواهد افتاد؟
پرستار یا تکنسین از شما می خواهد که تاپ و سوتین خود را بردارید، سپس پیراهنی به شما داده می شود تا بپوشید. سپس، پرستار یا تکنسین به شما کمک میکند تا سینههای خود را بین دو صفحه دستگاه اشعه ایکس قرار دهید. این دستگاه از زوایای مختلف از سینه های شما عکس می گیرد. سپس، رادیولوژیست این تصاویر را بررسی می کند و تعیین می کند که آیا معاینات بیشتری لازم است یا خیر.
در حالی که قرار ملاقات غربالگری می تواند تا یک ساعت طول بکشد، خود ماموگرافی بسته به اندازه سینه شما فقط 15 تا 30 دقیقه طول می کشد. فشار وارد شده به سینه ها توسط دو صفحه می تواند ناراحت کننده و حتی دردناک باشد، اما این بخش از معاینه فقط چند دقیقه طول می کشد.
ماموگرافی که از تصاویر اشعه ایکس با دوز پایین استفاده می کند، اساسی ترین روشی است که برای تصویربرداری از پستان استفاده می شود. در میان تمام روش های تصویربرداری و تشخیصی، ماموگرافی اولین روش برای تشخیص سرطان سینه است. می توان آن را نوعی دستگاه اشعه ایکس توضیح داد که می تواند تصویر پستان افراد را بگیرد.
هدف ماموگرافی تشخیص سرطان سینه در مراحل اولیه است، زیرا هر چه سرطان پستان زودتر تشخیص داده شود، درمان آن موفقیت آمیزتر خواهد بود. علاوه بر روش استاندارد ماموگرافی که امروزه شناخته شده است، خدمات با فناوری های مختلف ماموگرافی به ویژه دیجیتال ارائه می شود. ماموگرافی دیجیتال معمولا استفاده می شود.
سرطان سینه یکی از شایع ترین نوع از انواع سرطان در بین زنان است. اگر به موقع تشخیص داده نشود، خطر مرگ بسیار زیاد است. مهمترین فرصت برای تشخیص سرطان سینه در مراحل اولیه؛ غربالگری ماموگرافی با ماموگرافی، تشکیلات سرطان سینه حدود 2 سال پیش قابل تشخیص است. 2 سال طول می کشد تا این تشکل ها در بازرسی دستی آشکار شوند.
تکنیک های ماموگرافی باید توسط یک پزشک مجرب انجام شود. روند کار به صورت زیر است:
مرحله 1: در اتاق تصویربرداری، از بیمار خواسته می شود که لباس خود را بپوشد و در کنار دستگاه اشعه ایکس بایستد. مرحله 2: پزشک سینه بیمار را در اسکنر، روی صفحه مخصوص قرار می دهد و با یک صفحه فشرده فشار می دهد. سپس دستگاه سینه شما را فشار داده و فشار می دهد، شما کمی احساس ناراحتی می کنید. به همین دلیل است که ماموگرافی زمانی توصیه می شود که سینه های شما کمترین آب خوردن را داشته باشد. فشرده سازی سینه ضروری است زیرا تمام بافت ها دیده می شوند، سینه را در جای خود نگه دارید تا از تاری شدن ناشی از حرکت جلوگیری کنید و همچنین انتشار اشعه ایکس را برای تصاویر واضح تر کاهش دهید. . مرحله 3: پزشک در طول عکسبرداری با اشعه ایکس پشت صفحه شیشه ای می ایستد. پزشک از شما خواسته می شود که موقعیت بین اسکن ها را تغییر دهید. مرحله 4: این روش برای گرفتن سینه دیگر تکرار می شود.
ماموگرافی برای چه کسانی توصیه می شود؟
حتی اگر هیچ علامت و نشانه ای وجود نداشته باشد، توصیه می شود همه زنان بالای 40 سال به طور منظم ماموگرافی انجام دهند، یعنی غربالگری ماموگرافی. همچنین مشخص شده است که مرگ و میر ناشی از سرطان سینه در کشورهایی که غربالگری به طور منظم انجام می شود، 19 تا 64 درصد (به طور متوسط 30 درصد) کاهش یافته است.
چه کسانی برای ماموگرافی توصیه نمی شوند؟
غربالگری ماموگرافی برای خانم های زیر 40 سال توصیه نمی شود. چندین دلیل مختلف برای این موضوع وجود دارد که در ادامه میآید.
در زنان جوان، موفقیت ماموگرافی در تشخیص سرطان کاهش مییابد، زیرا پستان دارای بافت شیر بیشتری است (سینه متراکم است).
ماموگرافی می تواند خطرناک باشد زیرا بافت سینه در زنان جوان به تشعشع حساس تر است.
بروز سرطان سینه در زنان جوان کمتر است.
ماموگرافی در چه فواصل زمانی باید انجام شود؟
در زنان بالای چهل سال می توان غربالگری را در فواصل یک یا دو ساله انجام داد. غربالگری سالانه به ویژه در زنان بین 40 تا 50 سال توصیه می شود، زیرا سرطان هایی که ممکن است رخ دهند احتمال رشد سریعتری دارند.
بیش از 40 خود را غربال کنید
زنان بالای 40 سال حتما باید غربالگری ماموگرافی انجام دهند. مشخص است که در کشورهایی که غربالگری ماموگرافی که تشخیص زودهنگام سرطان را فراهم می کند، 19 تا 64 درصد (به طور متوسط 30 درصد) کاهش یافته است. در زنان جوان از روش های خودآزمایی، معاینه فیزیکی و سونوگرافی برای غربالگری استفاده می شود.
آیا پرتوهای دریافتی در ماموگرافی خطرناک است؟
بسیاری از زنان نگران پرتوهای دریافتی در ماموگرافی هستند. با این حال، دوز تابش دریافت شده در طول این روش بسیار کم است. دوز تشعشعی که فرد به طور معمول در 3 ماه یا در طول یک پرواز طولانی در معرض آن قرار می گیرد معادل ماموگرافی است. اگرچه احتمال تشکیل سرطان ناشی از تشعشع از نظر تئوری امکان پذیر است، اما این احتمال در ماموگرافی و به ویژه در زنان بالای 40 سال تقریباً وجود ندارد. فایده ای که با تشخیص دقیق و به موقع به دست می آید بسیار بیشتر از خطر است.
ممکن است در برخی موارد سونوگرافی مورد نیاز باشد.
سرطان ممکن است همیشه در اسکن ماموگرافی خود را نشان ندهد. حساسیت ماموگرافی به خصوص در زنان با پارانشیم متراکم پستان بسیار کم است. گاهی اوقات، حتی اگر توده در معاینه فیزیکی قابل لمس باشد، ممکن است در ماموگرافی بدون علامت نباشد. نباید فراموش کرد که موفقیت ماموگرافی در تشخیص سرطان حدود 80 تا 85 درصد است. به خصوص در زنانی که پارانشیم متراکم پستان دارند، در غربالگری باید از ماموگرافی همراه با سونوگرافی استفاده شود. به این ترتیب می توان حساسیت را تا بالای 90 درصد افزایش داد.
اگر در سینه سختی دارید
زنانی که احساس سختی سینه یا هر علامت دیگری دارند، باید فوراً با پزشک خود مشورت کنند، حتی اگر نتایج قبلی ماموگرافی طبیعی باشد.
ماموگرافی چگونه گرفته می شود؟
برای به دست آوردن تصویر در ماموگرافی، پستان باید کمی بین آشکارساز تصویر و صفحه فشرده سازی فشرده شود. در ماموگرافی معمولی، دو تصویر ژست متفاوت از جلو و کنار هر سینه گرفته می شود. اگر یافته مشکوکی وجود داشته باشد، ممکن است برای تجسم و تشخیص بهتر این ناحیه به فیلم های اضافی نیاز باشد.
برای جلوگیری از حرکت سینه و به دست آوردن تصویری با کیفیت
کاهش ضخامت سینه برای ارائه کمتر اشعه ایکس
برای جلوگیری از خطاهای تشخیصی احتمالی با باز کردن بافت های روی هم افتاده در پستان.
قبل از ماموگرافی به چه نکاتی باید توجه کرد؟
در این وضعیت، بیمار اغلب فقط مقداری فشار را احساس می کند، نه درد. در صورت وجود درد در سینه ها، انجام معاینه ظرف 15 روز از پایان دوره قاعدگی، احساس ناراحتی را به حداقل می رساند.
هنگام مراجعه به ماموگرافی از مواد آرایشی مانند پودر، دئودورانت یا کرم زرق و برق نباید روی ناحیه سینه و زیر بغل استفاده شود. این مواد می توانند منجر به تصاویر مشکوک شوند و باعث ایجاد خطا در تشخیص شوند.
ماموگرافی دیجیتال چیست؟
در ماموگرافی دیجیتال سینه، همانند دوربین های دیجیتال، تصویر در محیط دیجیتال به وسیله آشکارساز به دست می آید. این تصویر بر روی صفحه های پردازش تصویر که مخصوص ماموگرافی توسط رادیولوژیست های پستان ساخته شده است، بررسی می شود و در صورت تمایل می توان آن را روی فیلم چاپ کرد.
چرا ماموگرافی دیجیتال؟
مهمترین پیشرفت در دستگاه های ماموگرافی، سیستم های ماموگرافی دیجیتال Full Field است. در مانوگرافی دیجیتال کامل، تصویر در یک محیط کامپیوتری با استفاده از یک آشکارساز الکترونیکی به جای فیلم اشعه ایکس ایجاد می شود.
وضوح کنتراست بالا در تصاویر به دست آمده در سیستم ماموگرافی دیجیتال کامل میدان مزیت بزرگی در تشخیص علائم اولیه سرطان پستان مانند نواحی کلسیفیکاسیون و گره های کوچک ایجاد می کند. به خصوص در زنان با بافت سینه متراکم و تغییرات فیبروکیستیک، این سیستم معاینه دقیق تری را ارائه می دهد.
تابش دریافتی بافت پستان در ماموگرافی دیجیتال 10/1 دوز تابش در ماموگرافی ساده است.
زمان بررسی بسیار کوتاهتر است. عدم وجود روش هایی مانند حمام فیلم، زمان انتظار بیمار را کوتاه می کند. یک دقیقه پس از گرفتن ماموگرافی، تصویر به صورت دیجیتالی بر روی مانیتور مشاهده می شود و در صورت لزوم در زمانی که بیمار در اتاق تصویربرداری است، اصلاحات انجام می شود. با توجه به تکنیک عکسبرداری و فرآیند فیلم-حمام، هیچ تکراری وجود ندارد، بنابراین بیمار اشعه غیرضروری دریافت نمی کند.
تصاویر ماموگرافی دیجیتال به دست آمده بر روی مانیتورهای بزرگ با وضوح بسیار بالا ارزیابی می شوند. در این مانیتورها با تنظیم تنظیمات بزرگنمایی، روشنایی و کنتراست روی تصویر می توان جزئیات بیشتری را بررسی کرد.
مقایسه با معاینات قبلی در ارزیابی ماموگرافی مهم است. تصاویر ماموگرافی دیجیتال به دست آمده را می توان در محیط کامپیوتر بایگانی کرد. بنابراین، نتایج معاینه قبلی بیماران در محیط دیجیتال ذخیره می شود و می توان آن را با موارد جدید مقایسه کرد.
ماموگرافی دیجیتال به چه کسانی توصیه می شود؟
زنان کمتر از 50 سال که هنوز به یائسگی نرسیده اند یا تازه وارد شده اند.
زنان با ساختار سینه متراکم (یعنی غنی از بافت تولید کننده شیر) زیرا ارزیابی پستان را تسهیل می کند و نسبت به ماموگرافی استاندارد در تشخیص سرطان سینه موفق تر است.
برای خانم هایی که تحت عمل جراحی سینه قرار گرفته اند یا پروتز سینه گذاشته اند و بنابراین سینه هایی دارند که ارزیابی آنها دشوار است توصیه می شود.
Tomosynthesis که می توان آن را به صورت سه بعدی ماموگرافی تعریف کرد، یک دستگاه ماموگرافی دیجیتال است. خود دستگاه و روش گرفتن آن بسیار شبیه به ماموگرافی است.
مقالات پیشنهادی :
سونوگرافی غددلنفاوی گردن
سونوگرافی بارداری
فیبروآدنوم پستان
درد پستان
چگونه اعمال می شود؟
در حین بدست آوردن توموسنتز، لوله اشعه ایکس در دستگاه به سمت راست و چپ حرکت می کند. با دادن دوز کم تابش، 1 میلی متر از پستان در زوایای مختلف. تصاویر سریالی با مقاطع ضخیم به دست می آورد (کل دوز تابش دریافتی در این روش برابر با دوز داده شده در ماموگرافی معمولی است).
نتایج ماموگرافی چگونه ارزیابی می شود؟
ماموگرافی همیشه با معاینات قبلی ارزیابی می شود. به همین دلیل فیلم های قدیمی را نباید دور ریخت و بیمار باید به ماموگرافی بیاورد. بیماری های پستان ممکن است به صورت توده، زوال ساختاری، عدم تقارن بین دو پستان یا خوشه های میکروکلسیفیکاسیون ظاهر شوند. از آنجایی که این یافته ها در هر دو بیماری خوش خیم و بدخیم پستان قابل مشاهده است، تصاویر باید توسط رادیولوژیست پستان ارزیابی شوند.
طبقه بندی چیست؟
یک سیستم طبقه بندی به نام سیستم گزارش تصویربرداری و داده های پستان)در گزارش های تصویربرداری پستان در سراسر جهان استفاده می شود. سیستمی است که برای طبقهبندی صحیح یافتهها، استفاده از یک زبان مشترک توسط همه پزشکانی که با پستانها سروکار دارند، و در نتیجه دقیقترین راهنمایی بیمار ایجاد شده است.
طبقه بندی :
دسته 0: نیاز به روش های تصویربرداری اضافی
دسته 1: یافته های عادی
دسته 2: یافته های کاملاً خوش خیم
دسته 3: احتمالاً یافته های خوش خیم
دسته 4: یافته های مشکوک
دسته 5: به احتمال زیاد یافته های بدخیم
دسته 6: بیمارانی که با بیوپسی سرطان سینه تشخیص داده می شوند
در دسته 1 و دسته 2، کنترل روتین در فواصل سالانه توصیه می شود. در دسته 3 خطر ابتلا به سرطان بسیار کم است (زیر 5 درصد) و کنترل پس از 6 ماه توصیه می شود. به طور متوسط 30 تا 40 درصد خطر سرطان در گروه 4 و بیش از 90 درصد در گروه 5 وجود دارد و بیوپسی مورد نیاز است.
ماموگرافی، بزرگترین کمک کننده برای تشخیص زودهنگام سرطان سینه…
سرطان سینه شایع ترین از بیماری سرطان در زنان است. از هر 8 زن، یک زن در طول زندگی خود به سرطان سینه مبتلا می شود.
مقالات پیشنهادی :
سونوگرافی سینه یا پستان
سونوگرافی انومالی اسکن
بیوپسی پستان
چرا ماموگرافی باید انجام شود؟
ماموگرافی که "استاندارد طلایی" در نظر گرفته می شود و به عنوان موثرترین روش در تشخیص زودهنگام سرطان سینه استفاده می شود که شانس بالایی برای زنده ماندن از سرطان با تشخیص زودهنگام دارد، یک روش تصویربرداری ویژه است که از پرتوهای با دوز پایین برای بررسی استفاده می کند. بافت سینه با جزئیات توده های کوچک و تغییرات در پستان که با معاینه بالینی تشخیص داده نمی شوند ممکن است با ماموگرافی آشکار شوند. امکان تشخیص تغییرات در پستان با ماموگرافی 2 سال زودتر در مقایسه با معاینه دستی وجود دارد.
سازمان بهداشت جهانی (WHO) معتقد است، مگر اینکه پزشک برنامه متفاوتی را توصیه کند، پس از 40 سالگی سالی یکبار ماموگرافی انجام شود. در سنین زیر 35 سال، ماموگرافی توصیه نمی شود، زیرا بافت پستان متراکم است، حساسیت ماموگرافی کاهش می یابد و حساسیت به اشعه بافت پستان در این دوره بالا است.
یک تکنسین رادیولوژی با قرار دادن سینه های شما بین دو صفحه یک تصویر رادیولوژیکی از بافت سینه شما می گیرد.
چرا ابتلا به سرطان و تغییرات پیش سرطانی ضروری است؟
هر چند وقت یکبار باید انجام شود؟ قبل از 50 سالگی از پزشک خود بپرسید؟ از سن 50 سالگی هر سال باید انجام شود.
اسکن با ماموگرافی برای تشخیص توده های کوچک از نظر رادیولوژیکی در سینه زنان که در هنگام لمس قابل تشخیص نیستند استفاده می شود. این توده های کوچک ممکن است نشانه های اولیه سرطان سینه باشند.
در سال 2001، 40.2 میلیون مورد از 192.200.000 مورد جدید سرطان پستان جان خود را از دست دادند. سرطان سینه یک نوع سرطان بسیار نادر است که در مردان یافت می شود.
در ماموگرافی از دوزهای بسیار پایین پرتو استفاده می شود.اما در زنان بالای 40 سال، خطر اشعه در مقایسه با فواید ماموگرافی معمولی ناچیز است.
ماموگرافی نیاز به معاینه پستان توسط شما یا یک متخصص بهداشت حرفه ای را برطرف نمی کند، برخی از سرطان ها ممکن است در ماموگرافی قابل مشاهده نباشند، ممکن است در طول معاینه قابل لمس باشد.
ماموگرافی یک اشعه ایکس قفسه سینه است که برای تشخیص توده هایی که در معاینه فیزیکی به دلیل اندازه کوچکشان در پستان تشخیص داده نمی شوند استفاده می شود. این توده های کوچک ممکن است یافته های اولیه سرطان پستان باشند.
بافت های تحت تاثیر سرطان سینه؛
لوبول ها؛ غددی که در پستان تولید شیر می کنند.
کانال ها راه هایی هستند که شیر تولید شده در اودس به سرپستانک منتقل می شود.
استروما از بافت چربی و رباط های اطراف غده، مجرا، سیاهرگ و عروق لنفاوی سینه تشکیل شده است.
رگهای نازک حامل لنف که مایع بیمک متشکل از غدد لنفاوی، سلول های سیستم ایمنی و بقایای آن است، عروق لنفاوی نامیده می شوند.بیشتر غدد لنفاوی پستان به غدد لنفاوی زیر بغل (زیر بغل) تخلیه می شوند.
غدد لنفاوی گره هایی هستند که سلول های سیستم ایمنی به طور جمعی در آنها یافت می شوند.
کارسینوم مجرای مهاجم تقریباً 70 درصد سرطانهای سینه را تشکیل میدهد. سرطانی که از مجاری شیر شروع میشود به دیواره مجرا نفوذ کرده و به بافت چربی پستان حمله میکند. از طریق خون و سیستم لنفاوی (متاستاز) به سایر قسمت های بدن سرایت می کند.
کارسینوم لوبولار نفوذی حدود 10 تا 15 درصد سرطان سینه را تشکیل می دهد. این نوع سرطان که از غدد تولید کننده شیر شروع می شود، در سراسر بدن پخش می شود (متاستاز)
"Carcinoma in situ" به معنای "در مکان طبیعی و طبیعی" برای سرطان های کمتر شایع است که به بافت های اطراف گسترش نیافته اند.
کارسینوم مجرای درجا (DCIS) شایع ترین نوع این فرم است که به بافت های اطراف پستان گسترش نمی یابد.DCIS اغلب تنها با ماموگرافی، بدون توده قابل لمس یا سایر یافته ها در معاینه فیزیکی قابل تشخیص است.
ماموگرافی سه بعدی توموسنتز چیست؟
گرفتن یک تصویر سه بعدی از پستان با استفاده از اشعه ایکس با دوز کم به عنوان پاسخی به این سوال که ماموگرافی توموسنتز سه بعدی چیست، داده شده است. در فرآیند ماموگرافی سه بعدی توموسنتز که امکان تشخیص توده های بسیار کوچک را نیز فراهم می کند، تصاویر به دست آمده در محیط دیجیتال در محیط کامپیوتر بررسی می شوند. فرآیند عکسبرداری مشابه ماموگرافی کلاسیک است، اما در ماموگرافی توموسنتز، تصویر به سیگنال های الکتریکی تبدیل شده و به مانیتورها منتقل می شود. به این ترتیب، شفاف سازی تصویر، دستیابی به مخاطبان کوچک و بررسی دقیق امکان پذیر می شود. در مرکز ما ماموگرافی توموسنتز با فناوری تصویر سه بعدی انجام می شود.
امروزه ماموگرافی سه بعدی توموسنتز روشی بسیار موثر برای تشخیص سرطان سینه است. با این حال، در برخی از بیماران، مشاهده توده ها به دلیل تراکم در بافت پستان ممکن است مشکل باشد. به همین دلیل، ام آر آی سینه و/یا سونوگرافی ممکن است توسط پزشک درخواست شود.

مزایای ماموگرافی سه بعدی توموسنتز
در معاینه ماموگرافی سه بعدی توموسنتز، اشعه ایکس تصویر را از طریق آشکارسازهایی با وضوح بالا به رسانه دیجیتال منتقل می کند. در ماموگرافی استاندارد، تصویر به فیلم منتقل می شود.
ماموگرافی توموسنتز سه بعدی دارای دوز تشعشعی مشابه با ماموگرافی استاندارد است.
ماموگرافی سه بعدی توموسنتز این فرصت را دارد که حتی توده های کوچکتر را مشاهده کند. به این ترتیب میزان فراخوانی بیمار برای معاینه مجدد به حداقل می رسد.
از آنجایی که تصویر به دست آمده در محیط دیجیتال است، امکان بایگانی و معاینه توسط پزشکان مختلف را در بر می گیرد.
یکی دیگر از شکایات بیمارانی که به دنبال پاسخ این سوال هستند که ماموگرافی سه بعدی توموسنتز چیست، درد، درد، درد و... است که در این فرآیند با آن مواجه می شوند. شکایت هستند. از آنجایی که نازل قرار داده شده در داخل دستگاه توموسنتز به طور بهینه برای استخراج ثابت است، فشار اعمال شده حداقل است. به این ترتیب شکایات بیمار از قبیل درد و درد کاهش می یابد. این یک معاینه رادیولوژیکی راحت برای بیمار است.
مقالات پیشنهادی :
بهترین زمان سونوگرافی آنومالی
مرکز سونوگرافی آندومتریوز
ماموگرافی توموسنتز سه بعدی چگونه انجام می شود؟
واکسن دارای الگوی تجویز مشابه با ماموگرافی استاندارد است. قبل از عمل، بیمار لباس های خود را در می آورد. باید مواظب بود که جسم فلزی روی بدن او نباشد. سینه بیمار روی صفحات توموسنتز قرار می گیرد. سینه ای که بین این دو صفحه قرار می گیرد در دو موقعیت مختلف شلیک می شود. نکات دیگری که باید در ماموگرافی سه بعدی توموسنتز در نظر گرفته شود که به طور متوسط در 15-20 دقیقه تکمیل می شود.
فرآیند عکسبرداری یک هفته پس از سیکل قاعدگی است، زمانی که سطح هورمون در چرخه طبیعی خود است. برای زنانی که وارد دوران یائسگی شده اند، روز خاصی در پروسه عکسبرداری وجود ندارد.
قبل از عکاسی نباید محصولات آرایشی مانند دئودورانت، عطر، رول آن را ترجیح داد زیرا باعث کاهش کیفیت عکسبرداری می شود. بیمارانی که از ایمپلنت های سیلیکونی استفاده می کنند باید وضعیت را به تکنسینی که عکسبرداری را انجام می دهد گزارش دهند.
اگر بیمار قبلا ماموگرافی انجام داده باشد، برای ارزیابی وضعیت، مهم است که پزشک نتایج قدیمی را به همراه داشته باشد.
در کشور ما از هر 8 زن یک نفر به سرطان سینه مبتلا می شود. این نرخ مهمی است که میتوان به عنوان پاسخی به این سوال که ماموگرافی سه بعدی توموسنتز چیست، داد. توصیه دکتر متخصص ماموگرافی این است که هر خانم بالای 40 سال سالی یک بار ماموگرافی انجام دهد، حتی اگر شکایتی نداشته باشد. سرطان سینه زمانی که به موقع تشخیص داده شود یک بیماری قابل درمان است.
تراکم پستان و گزارش ماموگرافی شما
ماموگرافی منظم بهترین راه برای تشخیص زودهنگام سرطان سینه است. اما اگر گزارش ماموگرافی شما نشان می دهد که بافت سینه متراکم دارید، ممکن است تعجب کنید که این به چه معناست.

بافت متراکم سینه چیست؟
تراکم پستان اندازه گیری میزان بافت فیبری و غده ای (همچنین به عنوان بافت فیبروگلندولار) در سینه شما در مقایسه با بافت چربی وجود دارد. ربطی به سایز یا سفتی سینه ندارد.
سینه ها از لوبول ها، مجاری و بافت همبند چربی و فیبری تشکیل شده اند.
لوبول ها غدد کوچکی هستند که شیر تولید می کنند، در حالی که مجاری لوله های کوچکی هستند که شیر را از لوبول ها به نوک پستان می برند. لوبول ها و مجاری با هم به عنوان بافت غده ای شناخته می شوند.
بافت فیبری و چربی به سینه ها اندازه و شکل می دهد و سایر ساختارها را در جای خود نگه می دارد.
تصویر رنگی که ساختار سینه را نشان می دهد (از جمله محل آرئول، نوک پستان، مجاری جمع کننده، مجاری، لوبول ها، بافت همبند چربی، سلول های مجرای و سلول های لوبولار)
بافت فیبری و غددی در ماموگرافی سختتر دیده میشود، بنابراین اگر تعداد زیادی از این بافتها (و نه به اندازه چربی) داشته باشید، ممکن است بافت سینه شما «متراکم» نامیده شود.
داشتن بافت متراکم سینه شایع است. بعضی از زنان بافت سینه متراکم تری نسبت به دیگر زنان دارند. برای اکثر زنان، سینه ها با افزایش سن کمتر تراکم می شوند. اما در برخی از زنان، تغییر کمی وجود دارد.
چگونه بفهمم سینه های متراکمی دارم؟
رادیولوژیست ها پزشکانی هستند که ماموگرافی (و سایر انواع آزمایشات تصویربرداری) را "خواندن" می کنند. آنها ماموگرافی شما را از نظر نواحی غیرطبیعی بررسی می کنند و همچنین تراکم سینه را بررسی می کنند.
4 دسته تراکم سینه وجود دارد. آنها تقریباً از تمام بافت های چربی به بافت های بسیار متراکم با چربی بسیار کمی تبدیل می شوند. رادیولوژیست به ماموگرافی های شما نگاه می کند تا مشخص کند کدام یک از 4 دسته به بهترین وجه تراکم سینه های شما را توصیف می کند:
رده الف: سینه ها تقریباً همه بافت چربی هستند.
دسته B: نواحی پراکنده ای از بافت غده ای متراکم و فیبری وجود دارد (در ماموگرافی به صورت مناطق سفید دیده می شود).
رده C: بیشتر پستان از بافت غده ای و فیبری متراکم (که به صورت ناهمگن توصیف می شود) ساخته شده است. این می تواند دیدن توده های کوچک در داخل یا اطراف بافت متراکم را دشوار کند، که به صورت نواحی سفید نیز ظاهر می شوند.
دسته D: سینهها بسیار متراکم هستند، که دیدن تودهها یا سایر یافتههایی را که ممکن است به صورت نواحی سفید در ماموگرافی ظاهر شوند، سختتر میکند.
به طور کلی، بیمارانی که تراکم سینه آنها در دسته های C (به طور ناهمگن متراکم) یا D (بسیار متراکم) قرار می گیرد، دارای بافت متراکم سینه در نظر گرفته می شوند.
گزارش های ماموگرافی که به ارائه دهندگان مراقبتهای بهداشتی ارسال میشوند معمولاً شامل شرحی از تراکم سینه ها هستند، بنابراین ارائه دهنده مراقبت های بهداشتی شما می تواند به شما بگوید که آیا ماموگرافی شما نشان میدهد که سینه های متراکم دارید یا خیر. در گزارش های ماموگرافی که مستقیماً برای بیماران ارسال میشود، اغلب به تراکم سینه نیز اشاره میشود، اگرچه عبارات استفاده شده در این گزارشها اغلب متفاوت است .
«بافت سینه می تواند متراکم باشد یا متراکم نباشد. بافت متراکم یافتن سرطان سینه در ماموگرافی را دشوارتر می کند و همچنین خطر ابتلا به سرطان سینه را افزایش می دهد. بافت سینه شما متراکم نیست. در مورد تراکم سینه، خطرات سرطان سینه و وضعیت فردی خود با ارائه دهنده مراقبت های بهداشتی خود صحبت کنید.

چرا تراکم سینه مهم است؟
تراکم سینه به دو دلیل مهم است:
در حال حاضر کاملا مشخص نمی باشد که چرا بافت متراکم سینه با خطر سرطان سینه در ارتباط می باشد. ممکن است بافت متراکم پستان دارای سلول های بیشتری باشد که می توانند به سلول های غیر طبیعی تبدیل شوند.
بافت متراکم سینه همچنین تشخیص سرطان در ماموگرافی را برای رادیولوژیست ها دشوارتر می کند. بافت متراکم (فیبری و غده ای) پستان در ماموگرافی سفید به نظر می رسد. تودههای سینه و سرطانها نیز میتوانند سفید به نظر برسند، بنابراین بافت متراکم میتواند دیدن آنها را سختتر کند. در مقابل، بافت چربی در ماموگرافی تقریبا سیاه به نظر می رسد، بنابراین اگر بیشتر پستان بافت چربی باشد، دیدن توموری که سفید به نظر می رسد آسان تر است.
مقالات پیشنهادی :
درمان لنف ادم چیست؟
اکوی قلب جنین
هزینه سونوگرافی سه بعدی رحم
سونوگرافی شبانه روزی
اگر سینه های متراکمی دارم، آیا باز هم نیاز به ماموگرافی دارم؟
آره. بیشتر سرطانهای سینه را میتوان در ماموگرافی حتی در زنانی که بافت سینه متراکمی دارند، مشاهده کرد، بنابراین انجام منظم ماموگرافی همچنان مهم است. ماموگرافی می تواند به نجات جان زنان کمک کند.
حتی اگر یک گزارش ماموگرافی طبیعی داشته باشید، باید بدانید که پستانهای شما به طور معمول چگونه ظاهر و احساس میکنند. هر زمان که تغییری رخ داد، باید فوراً آن را به یک ارائه دهنده مراقبت های بهداشتی گزارش دهید.
در صورت داشتن بافت متراکم سینه، آیا باید آزمایش غربالگری دیگری انجام دهم؟
توموسنتز دیجیتال سینه (ماموگرافی سه بعدی) می تواند سرطان هایی را که در ماموگرافی های معمولی (2 بعدی) دیده نمی شوند، پیدا کند. برخی از مطالعات نشان داده اند که ماموگرافی سه بعدی ممکن است به ویژه در زنان با سینه های متراکم مفید باشد. می توان از آن به عنوان یک آزمایش غربالگری همراه یا به جای ماموگرافی استاندارد استفاده کرد، اگرچه هنوز در همه مراکز تصویربرداری موجود نیست.
اگر بافت سینه متراکم داشته باشم چه باید بکنم؟
اگر گزارش ماموگرافی شما نشان می دهد که بافت سینه متراکم دارید، با ارائه دهنده مراقبت های بهداشتی خود در مورد اینکه این برای شما چه معنایی دارد صحبت کنید. مطمئن شوید که پزشک یا پرستار شما می داند که آیا چیزی در سابقه پزشکی شما وجود دارد که خطر ابتلا به سرطان سینه را افزایش می دهد. برای کسب اطلاعات بیشتر در مورد عوامل خطر سرطان سینه، خطر سرطان سینه و پیشگیری را ببینید.
هر زنی که قبلاً در یک گروه پرخطر قرار دارد (بر اساس جهشهای ژنی ارثی، سابقه خانوادگی قوی سرطان سینه یا عوامل دیگر) باید همراه با ماموگرافی سالانه MRI انجام دهد. برای کسب اطلاعات بیشتر در مورد اینکه آیا در گروه پرخطر ابتلا به سرطان سینه قرار دارید، برای تشخیص زودهنگام سرطان سینه مراجعه کنید.
اما بسیاری از زنان نمی دانند سینه های متراکمی دارند و نمی دانند که داشتن سینه های متراکم با کمی افزایش خطر ابتلا به سرطان سینه همراه است.
مقررات جدید فدرال در مورد گزارش تراکم پستان
در مارس 2023، سازمان غذا و داروی ایالات متحده مقررات را بهروزرسانی کرد که تمام امکانات ماموگرافی در ایالات متحده را ملزم میکند تا بیماران را در مورد تراکم سینههایشان و اینکه آیا بیماران ممکن است از غربالگری تکمیلی بهره مند شوند، اطلاع دهند. تسهیلات باید ظرف 18 ماه گزارش دهی را اجرا کنند.
ماموگرافی سه بعدی ممکن است تشخیص را بهبود بخشد
برای زنانی که سینه های متراکم دارند، یک معاینه تصویربرداری به نام توموسنتز پستان یا ماموگرافی سه بعدی می تواند به رادیولوژیست ها کمک کند تا سرطان ها را با وضوح بیشتری ببینند. رادیولوژیست با مجموعه ای از تصاویر می تواند لایه به لایه پستان را بررسی کند. فریدلندر میگوید: «چیزهایی که ممکن است در یک تصویر دو بعدی استاندارد پنهان شوند، در توموسنتز سینه آشکار میشوند، و ما چند سرطان سینه دیگر را از این طریق پیدا میکنیم.»
غربالگری اضافی با سونوگرافی
هر خانمی که سینه های متراکمی دارد ممکن است بخواهد غربالگری مکمل را در نظر بگیرد، معمولاً با سونوگرافی سینه.
مطالعات نشان می دهد که غربالگری با سونوگرافی، علاوه بر ماموگرافی، تشخیص سرطان سینه را در زنان با سینه های متراکم بهبود می بخشد.
سونوگرافی پستان توسط یک تکنسین سونوگرافی با پروب دستی انجام می شود. تکنسین ژل روان کننده را روی سینه اعمال می کند و پروب را روی سینه حرکت می دهد. سینه ها مانند ماموگرافی فشرده نمی شوند، اگرچه پروب با فشار کمی اعمال می شود.
کاوشگر اولتراسوند در حین معاینه برای بررسی سرطان سینه روی پستان اعمال می شود
غربالگری با سونوگرافی، علاوه بر ماموگرافی، تشخیص سرطان سینه را در زنان با سینه های متراکم بهبود می بخشد.
یکی از معایب آزمایشهای غربالگری اضافی این است که زنان نتایج مثبت کاذب بیشتری دریافت میکنند. «بهویژه برای زنی که برای اولین سونوگرافی خود مراجعه میکند، ممکن است چیزهای جدید زیادی پیدا کنیم، اما بیشتر آنها سرطان نیستند. زنانی که غربالگری سونوگرافی انجام میدهند بیشتر به بیوپسی و پیگیری کوتاهمدت برای چیزی که در نهایت خوشخیم است نیاز دارند.
برخی از زنان با سینههای متراکم، چسبیدن به ماموگرافی و کنار گذاشتن تصویربرداری اضافی یک گزینه معقول است.
مقالات پیشنهادی :
زخم ماستیت
بهترین ماموگرافی تهران
سونوگرافی سه بعدی رحم
سونوگرافی واژینال در تهران
غربالگری اضافی با ام آر آی
MRI پستان غربالگری را یک قدم جلوتر می برد و حساس تر است و حتی سرطان های بیشتری را نسبت به سونوگرافی تشخیص می دهد.
MRI پستان وقت گیرتر است و نیاز به تزریق داخل وریدی ماده حاجب دارد که با خطر اندکی واکنش آلرژیک همراه است. و مانند سونوگرافی، بیمارانی که باMRI غربالگری میشوند، بیشتر به بیوپسی برای تودههای خوشخیم نیاز دارند.
«به این دلایل، ما مراقب افرادی هستیم که برای MRI سینه می آوریم. ما از آن برای زنان در معرض خطر متوسط که سینه های متراکم دارند استفاده نمی کنیم، اما آن را برای زنانی که در رده خطر بالاتری قرار دارند، استفاده می کنیم.
تجربه انجام ماموگرافی سه بعدی اساساً از دیدگاه بیمار مشابه ماموگرافی معمولی است، اما این دستگاه به رادیولوژیست نگاه دقیق تری به پستان می دهد. ماموگرافی سه بعدی یک تصویر سه بعدی واقعی ایجاد نمی کند بلکه تصاویر متعددی تولید می کند که اساساً بافت سینه را به برش های نازک زیادی تقسیم می کند.
ماموگرافی را به تعویق نیندازید
اگرچه سینههای متراکم در بسیاری از موارد در تشخیص سرطان با چالش مواجه میشوند، اما ماموگرافی منظم هنوز مهم است.
ماموگرافی به ویژه در آشکار کردن کلسیفیکاسیون های ریز یا رسوبات معدنی در پستان که در سونوگرافی ظاهر نمی شوند، خوب است. «این کلسیفیکاسیونها میتوانند اولین نشانههای سرطان سینه باشند، بنابراین حتی زنانی که MRI و سونوگرافی انجام میدهند از انجام ماموگرافی سود میبرند.»
سونوگرافی تشخیصی پستان
سونوگرافی پستان یک تست تشخیصی است که برای ارزیابی علائم و نشانه های سرطان پستان و ارزیابی یافته های مشاهده شده در ماموگرافی یا معاینه MRI استفاده می شود. سونوگرافی که سونوگرافی نیز نامیده می شود، با استفاده از امواج صوتی برای ایجاد تصاویری از بافت بدن کار می کند. این یک آزمایش کاملا ایمن و غیر تهاجمی است که به تشخیص سرطان سینه کمک می کند. هیچ آمادگی لازم قبل از رسیدن به محل آزمایش وجود ندارد و دردناک نیست.
سونوگرافی سینه با ماموگرافی و ام آر آی سینه متفاوت است. بر خلاف ماموگرافی، از اشعه استفاده نمی کند. و بر خلاف معاینات MRI، راحت تر است، برای اکثر زنان به راحتی قابل دسترسی است و گزینه ارزان تری است.
از سونوگرافی سینه می توان برای تعیین اینکه آیا ناهنجاری سینه وجود دارد و در صورت وجود، نوع ناهنجاری سینه را تعیین کرد. سونوگرافی توده های سینه، درد کانونی و ترشحات نوک سینه را که توسط ارائه دهنده مراقبت های بهداشتی شما ارزیابی می شود، ارزیابی می کند. همچنین میتواند ناهنجاریهای مشکوک را که در آزمایشهایی مانند ماموگرافی یا MRI سینه مشاهده میشود، ارزیابی کند. سونوگرافی می تواند به تعیین جامد بودن توده ها، پر از مایع یا ترکیبی از این دو کمک کند.
برخی از ناهنجاری ها و علائم و نشانه های سرطان سینه که سونوگرافی پستان می تواند به ارزیابی آنها کمک کند عبارتند از:
توده های سینه از جمله کیست های مشکوک
ترشحات نوک سینه
بافت نامتقارن سینه
توده هایی که در ماموگرافی یا ام آر آی دیده می شوند
درد مداوم کانونی
مقالات پیشنهادی :
سونوگرافی سه بعدی رحم
سونوگرافی تیروئید
اسکن آنومالی یا غربالگری جنین
بافت متراکم پستان که می تواند یافتن ناهنجاری در ماموگرافی را دشوار کند
اگر در طول سونوگرافی یک ناهنجاری سینه پیدا شود، رادیولوژیست ممکن است بیوپسی پستان با هدایت اولتراسوند را انجام دهد یا برنامه ریزی کند. در طول این روش، یک مبدل اولتراسوند (گرز که امواج صوتی را برای کمک به ایجاد تصاویر می گیرد) برای تجسم ناحیه ای که بیوپسی می شود (با استفاده از سوزن) استفاده می شود تا اطمینان حاصل شود که بیوپسی از ناحیه درست پستان گرفته شده است. . قبل از انجام هر گونه مداخله بی حسی موضعی به محل تزریق می شود.
کیست سینه چیست؟
کیست سینه یک نوع شایع توده غیرسرطانی (خوش خیم) پر از مایع با اندازه های مختلف است. به نظر می رسد تغییرات هورمونی مربوط به بروز کیست های سینه باشد که بیشتر در زنان 30 تا 50 ساله یا در زنانی که در دوران یائسگی از درمان جایگزینی هورمون استفاده می کنند ظاهر می شود.
ممکن است یک یا چند کیست داشته باشید و این کیست ها ممکن است در یک یا هر دو سینه ظاهر شوند. گاهی اوقات، زمانی که کیست های زیادی (معمولاً کوچک) وجود دارد، می توان آن را تغییرات فیبروکیستیک یا بیماری فیبروکیستیک پستان نامید. این یک بیماری خوش خیم پستان شایع است.
آیا داشتن کیست سینه خطر مبتلا شدن به سرطان سینه را افزایش می دهد؟
کیست سینه معمولاً خطری برای سلامتی ندارد. آنها به ندرت سرطانی هستند، خطر ابتلا به سرطان سینه را افزایش نمی دهند و فقط در موارد استثنایی به شرایط سرطانی تبدیل می شوند.
کیست سینه چگونه است؟
علائم یا علائم کیست ممکن است از فردی به فرد دیگر و با چرخه قاعدگی متفاوت باشد. کیست ممکن است به صورت توده ای در سینه ظاهر شود که به راحتی در داخل بافت حرکت می کند و ممکن است رشد کند و حساس یا حتی دردناک باشد. اگر توده به اندازه کافی بزرگ باشد، با معاینه چشمی یا بالینی پستان قابل تشخیص است.
در طول تغییرات فیبروکیستیک، کیست ها ممکن است خیلی کوچک باشند که با لمس قابل تشخیص نباشند. با این حال، نواحی تودهای، فیبری و نامنظم سینه ممکن است هنگام کاوش مشاهده شوند. همچنین ممکن است تورم یا احساس سنگینی در سینه ها وجود داشته باشد.
مقالات پیشنهادی :
آمادگی سونو گرافی FNA تیروئید
آمادگی سونو گرافی بیوپسی برست
چگونه کیست را از تومور سرطانی تشخیص دهیم؟
لمس پستان (معاینه با احساس بدن با انگشتان و دست ها) برای تشخیص کیست از تومور جامد، که ممکن است سرطانی باشد یا نباشد، کافی نیست. در صورت مشکوک بودن به کیست سینه، می توان معایناتی را برای شناسایی توده انجام داد.
ماموگرافی و سونوگرافی می توانند کیست های کوچکی را پیدا کنند که با لمس قابل تشخیص نیستند. ماموگرافی نمی تواند توده جامد را از توده پر از مایع تشخیص دهد. از سوی دیگر، سونوگرافی می تواند ماهیت مایع کیست را تایید کند. گاهی اوقات در صورت شک، سوراخ شدن کیست تشخیص را تایید می کند. در موارد نادری از وجود یک گره جامد در داخل کیست، ممکن است بیوپسی سوزنی برای تجزیه و تحلیل محتوا انجام شود.
آیا کیست سینه باید درمان شود؟
اکثر کیست های سینه خود به خود ناپدید می شوند. با این حال، اگر یک یا چند کیست در پستان باقی بماند، پزشک ممکن است برای اطمینان از عدم رشد آنها، نظارت بر آن را درخواست کند. شرایط مختلف نیز ممکن است ایجاد شود:
توصیه می شود برای تسکین علائم درد ناشی از کیست یا تغییرات فیبروکیستیک از پزشک مشاوره بگیرید.
اگر کیست بسیار بزرگ است و ناپدید نمی شود، یا اگر درد / ناراحتی ادامه دارد، پزشک ممکن است سوراخ کردن آن را برای تخلیه مایع پیشنهاد کند.
اگر با وجود سوراخ شدن عود کند یا در سرطانی بودن آن شک وجود داشته باشد، ممکن است عمل جراحی پیشنهاد شود.
تاثیر سرطان سینه بر باروری چیست؟
مهم است بدانید که سرطان سینه به خودی خود بر توانایی بچه دار شدن یا به پایان رساندن بارداری تأثیر نمی گذارد. با این حال، برخی از درمانهای سرطان سینه میتوانند بر باروری زنان و مردان تأثیر بگذارند.
به عنوان مثال، هورمون درمانی ممکن است برای کاهش سرعت پیشرفت سرطان سینه و جلوگیری از عود تجویز شود. این می تواند باعث پریودهای نامنظم شود یا حتی همه آنها را با هم متوقف کند و در نتیجه باروری در طول درمان و برای مدت کوتاهی پس از آن از بین برود.
داروهای شیمی درمانی می توانند به دستگاه تناسلی زنان آسیب بزنند، کمیت یا کیفیت تخمک ها را کاهش دهند، بر عملکرد بیضه ها تأثیر بگذارند و به اسپرم آسیب برسانند. این می تواند منجر به کاهش باروری و گاهی اوقات حتی ناباروری شود.
آیا اثرات درمان بر باروری غیر قابل برگشت است؟
مشکلات باروری در طول شیمی درمانی رایج است، اما قاعدگی و تولید اسپرم معمولاً در عرض چند ماه تا چند سال پس از پایان درمان از سر گرفته می شود. گفته میشود، شیمیدرمانی میتواند در برخی موارد بهدلیل سمیت آن برای تخمدانها و بیضهها، باروری را تحت تأثیر قرار دهد.
تأثیر این نوع درمان بر باروری از فردی به فرد دیگر متفاوت است و به عوامل متعددی مانند جنسیت، سن، نوع شیمی درمانی، دوز دریافتی و سایر ویژگی ها و عوامل شخصی بستگی دارد. هر فرد متفاوت است و تأثیر درمان ها بر باروری او همیشه قابل پیش بینی نیست.
آیا امکان حفظ باروری قبل از شروع درمان وجود دارد؟
مهم است بدانید که گزینه هایی برای حفظ باروری شما پس از تشخیص سرطان سینه وجود دارد. با این حال، این باید برنامه ریزی شود، و اقدامات لازم باید قبل از شروع درمان انجام شود. بنابراین مهم است که در اسرع وقت با تیم مراقبت های بهداشتی خود صحبت کنید تا آنها بتوانند این موضوع را هنگام ترتیب دادن درمان های شما در نظر بگیرند و شما را در طول فرآیند راهنمایی کنند. بسته به برنامههایتان، مهم است که درباره تأثیر احتمالی درمانهایتان بر باروری و همچنین گزینههایتان برای حفظ آن بحث کنید تا گزینههایتان باز بماند.
باروری در طول درمان
با وجود اختلال در عملکرد تولید مثل ناشی از درمان، بارداری هنوز هم گاهی امکان پذیر است. این گفته، در طول درمان منع مصرف دارد. برخی از درمان های سرطان سینه می تواند خطراتی را برای جنین ایجاد کند. بنابراین توصیه می شود برای زنان تحت درمان و همچنین برای همسران زن مردانی که تحت درمان هستند، یک روش غیر هورمونی موثر پیشگیری از بارداری، حتی در غیاب سیکل، حفظ شود. تیم مراقبت های بهداشتی شما آنجا هستند تا در مورد روش های مختلف پیشگیری از بارداری در دسترس و مناسب با نیازهای شما به شما توصیه کنند، بنابراین همیشه با خیال راحت سؤال بپرسید.
مقالات پیشنهادی :
سونوگرافی بارداری
سونوگرافی شبانه روزی
عکس رنگی رحم
بچه دار شدن بعد از درمان
بعد از اینکه درمان های فعال را متوقف کردید، ممکن است (دوباره) به فکر بچه دار شدن باشید. مجدداً، تیم مراقبت های بهداشتی شما آنجا هستند تا به شما اطلاع دهند و به شما بگویند که چه مدت باید قبل از داشتن فرزند صبر کنید. تصمیم ممکن است به پیش آگهی، خطر عود، سن شما و درمان های دریافت شده بستگی داشته باشد.
مصرف یک دوره هورمونی برای چندین سال پس از درمان یک درمان مکمل رایج برای زنان یائسه است. اگر این مورد برای شما صادق است و میخواهید قبل از پایان این درمان به بارداری فکر کنید، تیم مراقبتهای بهداشتی شما تأثیر این وقفه را بر خطر عود ارزیابی میکند.
اگر شما و تیم ناباروری تان تصمیم بگیرید که آمادگی بارداری را دارید، می توان آزمایشاتی را برای تعیین شانس شما برای بچه دار شدن طبیعی انجام داد. مهم است که به یاد داشته باشید که شانس داشتن فرزند به طور طبیعی پس از درمان از فردی به فرد دیگر متفاوت است. در صورتی که بارداری طبیعی امکان پذیر نیست یا بعید است، متخصصان باروری گزینه های شما را برای کمک باروری توضیح خواهند داد.
تصویربرداری رزونانس مغناطیسی پستان یا MRI سینه یک تکنیک تصویربرداری است که برای تشخیص سرطان سینه و سایر ناهنجاریهای سینه استفاده میشود. ام آر آی سینه معمولاً زمانی انجام می شود که پزشک به اطلاعات بیشتری در مورد وسعت بیماری نیاز داشته باشد که سایر روش های تصویربرداری مانند ماموگرافی و سونوگرافی پستان به آن پاسخ نمی دهند یا زمانی که ازMRI پستان استفاده می شود. برای غربالگری سرطان سینه در زنان در معرض خطر بالای سرطان سینه استفاده می شود.
غده پستانی رزونانس مغناطیسی با حساسیت بالا نقش مهمی را ایفا می کند، بنابراین برای تشخیص زودهنگام سرطان پستان ارزشمند است. از آنجا می توان در مراحل اولیه بیماری تشخیص داد و بیمار را به طور کامل درمان کرد.
در سال های اخیر، بیماری پستان بیشتر شایع شده و بیشتر مورد توجه جامعه قرار گرفته است. علاوه بر دو روش اصلی تصویربرداری تشخیصی یعنی سونوگرافی پستان و ماموگرافی که در غربالگری سرطان پستان ارزشمند هستند، رزونانس مغناطیسی تکنیکی است که به طور فزاینده ای در زمینه تشخیص بیماری ها استفاده می شود. مدیریت پستان نقشی را در حل موارد تشخیص نامشخص با دو روش فوق و مشکلات بالینی مانند سرطان پنهان پستان دارد.
سرطان سینه در حال افزایش است و علت اصلی مرگ و میر در زنان است. در حال حاضر هیچ واکسنی برای پیشگیری از سرطان سینه وجود ندارد، بنابراین بهترین روش برای محافظت از خود این است که به طور دورهای خود غربالگری سرطان سینه را در متخصصان و مراکز ماموگرافی برای تشخیص زودهنگام انجام دهید. در مراحل اولیه و با درمان مناسب می توان این بیماری را به طور کامل درمان کرد.
پزشکان در موارد زیر دستور ماموگرافی را می دهند:
برای تایید یک تشخیص بالینی تایید شده: این نشانه به ویژه زمانی مهم است که تشخیص بالینی به عنوان سرطان تایید شود اما تشخیص سیتولوژیکی مجدداً منفی باشد. برای کمک به موارد تشخیص بالینی دشوار یا مشکوک. برای تشخیص طرد بیماران مبتلا به سرطان پستان بدون علامت، مانند زمانی که بیماران فقط علائم مبهم در پستان دارند و بیمار همچنان نگران است. به دقیق تر کردن بیوپسی سینه کمک می کند. اثربخشی درمان محافظه کارانه را ارزیابی کنید زیرا اغلب می تواند اطلاعات ارزشمندی را در طول پیگیری ارائه دهد و به ارزیابی دقیق رژیم های درمانی کمک کند. این یک روش برای پیگیری طولانی مدت است: برای نظارت بر ضایعات غیر جراحی یا برای نظارت دوره ای پستان دیگر در صورت ماستکتومی مفید است. غربالگری سرطان سینه سریع، غیر تهاجمی و ارزان است. اگرچه نتایج سریع هستند، اما نتایج ماموگرافی، اگر غیرطبیعی باشد، به این معنی نیست که بیمار مبتلا به سرطان سینه است. برای اینکه بتواند سرطان سینه را نتیجهگیری کند، بیمار باید قبل از ارائه برنامه درمانی، آسپیراسیون یا بیوپسی با سوزن ظریف، آزمایشهای خون، سونوگرافی، سیتی اسکن، امآرآی و... انجام دهد.
مروری بر سرطان پستان اولیه
سرطان پستان در مراحل اولیه سرطانی است که در غده پستان رشد کرده و به سایر قسمتهای بدن سرایت نکرده است. در صورت تشخیص زودهنگام در این مرحله، نتیجه درمان کامل بسیار بالاست، بیمار با جراحی حفظ پستان و پرتودرمانی درمان می شود. با این حال، اکثر موارد سرطان پستان اولیه هیچ علامت بالینی نشان نمی دهد، بنابراین تشخیص آن دشوار است. تعداد کمی از آنها با علایم غیرطبیعی در غده پستانی مانند تومور سینه، ترشحات غیرطبیعی از نوک پستان، تغییر رنگ پوست در پستان...
از آنجایی که علائم واضح نیستند، بهتر است این بیماری زود تشخیص داده شود. این وضعیت مستلزم استفاده از روش های آزمایشگاهی مانند سونوگرافی پستان، ام آر آی سینه، ماموگرافی ، بیوپسی ضایعه است. که در آن سونوگرافی پستان و ماموگرافی سادهترین روشها هستند، اما ماموگرافی به دلیل حساسیت بالایی که دارد، بهترین روش برای انتخاب است و میتواند تومورهای کوچکی را که با سونوگرافی قابل تشخیص نیستند، تشخیص دهد. صدا نامرئی، غیر تهاجمی، ساده، ارزان است و نتایج سریع می دهد.
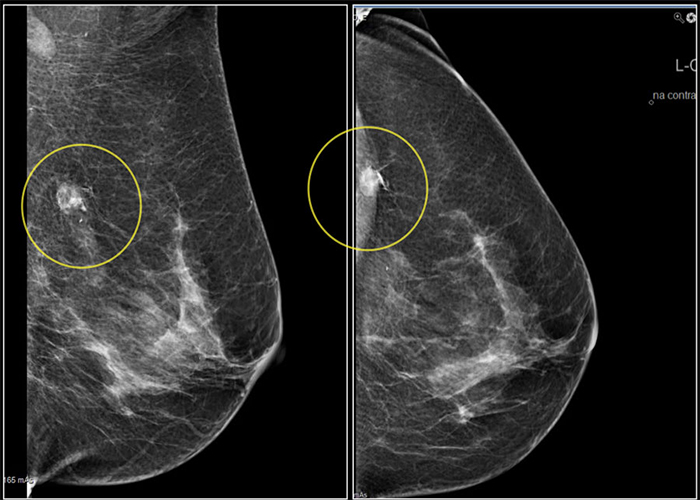
سرطان سینه و خطرات آن
سرطان سینه پدیدهای است که در آن تومورهای بدخیم در سلولهای سینه ظاهر میشوند، به سرعت رشد میکنند و حتی میتوانند به سایر اندامهای بدن سرایت کنند و زندگی انسان را به خطر بیندازند. . سرطان سینه بیشتر در زنان دیده می شود، اما هنوز مواردی وجود دارد که مردان به این بیماری مبتلا هستند.
پیش از این، تقریباً تمام موارد سرطان سینه در مراحل پایانی تشخیص داده میشد، حتی سلولهای سرطانی ممکن بود به سایر قسمتهای بدن متاستاز داده باشند که شانس درمان را دشوار میکرد. ارزش بسیار پایین است بنابراین غربالگری برای تشخیص بیماری در مراحل اولیه بسیار مهم است، شانس درمان کامل امکان پذیر است. ماموگرافی از نظر متخصصان یکی از اساسی ترین روش های غربالگری سرطان سینه است.
روش ماموگرافی برای تشخیص زودهنگام سرطان پستان
ماموگرافی روشی است که در غربالگری سرطان و تشخیص سرطان برای کمک به تشخیص سرطان پستان در مراحل اولیه زمانی که علائم بالینی وجود ندارد استفاده می شود. ماموگرافی به عنوان یکی از روش های غربالگری سرطان سینه به دلیل مزایای زیر انتخاب ارجح است:
به غربالگری سرطان سینه در افراد پرخطر کمک می کند و نتایج دقیق را بالا می دهد. ماموگرافی همراه با سونوگرافی پستان امکان تشخیص تومورهای کوچک را فراهم می کند که احتمال بهبودی از آنها بسیار زیاد است. تشخیص میکروکلسیفیکاسیون؛ که برخی از آنها بدخیم هستند که در ماموگرافی قابل تشخیص نیستند. سیستمهای ماموگرافی دیجیتال بهترین عکسبرداری و بزرگنمایی را فراهم میکنند. در مکان های مشکوک، اجازه می دهد تا ضایعات بسیار کوچک شناسایی شوند. در موارد زیر به تشخیص آسیب شناسی پستان کمک کنید: علائم غیرطبیعی در پستان ظاهر می شود یا سرطان پستان تظاهرات بالینی ندارد، تشخیص را در صورت مشکوک به روش های دیگر تأیید کنید. جهت گیری و هدایت موقعیت، ورود به سیتولوژی آسپیراسیون برای بیوپسی های دقیق تر و برداشتن بافت. ضایعات موجود را بررسی کنید و ضایعات جدید پس از درمان جراحی ظاهر می شوند. این یک روش تشخیصی سریع، راحت، غیر تهاجمی و کم هزینه است. اشعه ایکس مورد استفاده در ماموگرافی کم انرژی است، بنابراین احتمال آسیب رساندن به بدن تقریباً وجود ندارد. با این حال، در مورد زنان باردار در 3 ماه اول بارداری با موارد منع مصرف تصویربرداری برای جلوگیری از خطرات برای جنین، ماه های بعدی باید بین فواید تشخیصی و خطر برای جنین سنجیده شود. ماموگرافی نیز باید در زنان 40 سال و بالاتر نشان داده شود زیرا تراکم غدد پستانی ضخیم نیست و باعث کاهش وسعت ضایعه می شود.
به افراد توصیه می شود که ماموگرافی انجام دهند
ماموگرافی یک روش سریع، غیرتهاجمی و کم هزینه غربالگری سرطان سینه است. بنابراین، افراد سالم، به ویژه زنان، باید عادت داشته باشند که 1 تا 2 بار در سال برای تشخیص زودهنگام سرطان سینه به غربالگری منظم در بیمارستان مراجعه کنند و از این طریق تحت درمان قرار گیرند.
برخی نکات هنگام انجام ماموگرافی
هنگامی که ماموگرافی انجام می شود، فقط مقدار کمی اشعه ایکس با شدت کم انجام می شود، بنابراین تاثیری بر سلامتی ندارد. اما ماموگرافی برای خانم هایی که در 3 ماه اول باردار هستند منع مصرف دارد، خانم هایی که در ماه های بعد باردار می شوند در صورت تمایل به مشاوره و توافق پزشک نیاز دارند. تصویر و پزشک علاوه بر این باید به موارد آبسه سینه، کاشت ایمپلنت سینه و... توجه ویژه داشت.
برای زنانی که هنوز به یائسگی نرسیده اند، ماموگرافی باید 1 هفته پس از قطع قاعدگی انجام شود. . در آن زمان، سطح استروژن در خون کاهش یافته، غدد پستانی کمتر سفت شده و احتباس آب، به مشاهده و تشخیص دقیقتر کمک میکند. بنابراین، هر ماه پس از پایان دوره قاعدگی، زنان باید سینه های خود را ماساژ دهند، در صورت مشاهده ناهنجاری، برای معاینه به مراکز درمانی تخصصی مراجعه کنند و از این طریق روش های درمانی به موقع را داشته باشند.
آیا ماموگرافی محدودیتی دارد؟
ماموگرافی همیشه همه موارد سرطان سینه را تشخیص نمی دهد. این می تواند تحت تأثیر محل سرطان یا تراکم بافت پستان باشد. حدود 25 درصد از سرطان ها در زنان 40 تا 49 ساله با ماموگرافی قابل تشخیص نیست در حالی که این میزان در زنان بالای 50 سال 10 درصد است. بنابراین، نشان دادن آزمایشات تصویربرداری اضافی مانند ماموگرافی، رزونانس مغناطیسی پستان ضروری است.
به طور خلاصه، ماموگرافی وسیله ای مطمئن و موثر برای تشخیص زودهنگام سرطان سینه قبل از بروز علائم سرطان سینه در بیمار است. از آنجایی که خطر ابتلا به سرطان سینه با افزایش سن افزایش می یابد، ماموگرافی یک آزمایش تصویربرداری ضروری در طول معاینات فیزیکی معمول در تمام زنان بالای 50 سال به طور کلی، به ویژه آنهایی که سابقه خانوادگی دارند، است.
آیا نتایج ماموگرافی دقیق است؟
مانند سایر تست های غربالگری پاتولوژیک، غربالگری ماموگرافی برای سرطان سینه گاهی اوقات گمراه کننده است. ماموگرافی ممکن است هیچ علامتی را تشخیص ندهد، حتی اگر شما این بیماری را داشته باشید (به نام منفی کاذب). نتایج منفی کاذب منجر به تاخیر در پیشرفت درمان می شود.
در مقابل، ماموگرافی گاهی اوقات یک ناهنجاری را نشان می دهد که تصور می شود سرطانی است، اما زمانی که آزمایش های تشخیصی بیشتر انجام می شود، نتایج نشان می دهد که شما سرطان ندارید (مثبت کاذب). این پدیده ها کاملا طبیعی هستند، اما بسیار نادر هستند. در واقع، آزمایشات پزشکی به طور کلی از چنین خطاهایی مصون نخواهند بود.
نقش ماموگرافی
در تصویربرداری رزونانس مغناطیسی پستان از اشعه یونیزان استفاده نمی شود و غیر تهاجمی است. قبل از انجام ام آر آی، هر گونه مشکل پزشکی موجود را به پزشک خود بگویید: سابقه جراحی، آلرژی، و احتمال بارداری. میدان های مغناطیسی برای بدن مضر نیستند، اما می توانند به برخی از وسایل پزشکی قرار داده شده در بدن بیمار، به ویژه آنهایی که دارای فلز هستند، آسیب برساند. بنابراین بیمار باید در صورت وجود وسایل یا مواد فلزی در بدن به تکنسین یا پزشک اطلاع دهد.
پزشک می تواند قبل از MRI با بیمار در مورد خوردن یا نوشیدن صحبت کند، بسته به مورد، پزشک دستورالعمل های خاصی را ارائه می دهد. اگر پزشک چیزی در مورد این مشکلات به شما نگفته است، حتی اگر دارو مصرف می کنید، می توانید به مصرف دارو طبق معمول ادامه دهید. هنگام انجام تصویربرداری تشدید مغناطیسی باید از جواهرات خودداری شود. قبل از انجام اسکن، بیمار لباس بیمارستان را عوض کرده و می پوشد. در صورتی که بیمار از فضای بسته می ترسد یا عصبی است، باید با پزشک صحبت کند تا قبل از انجام اسکن داروی آرامبخش مصرف کند.
ماموگرافی را از چه سنی شروع می کنید؟
به طور کلی، همه زنان باید از سن 40 سالگی ماموگرافی سالانه انجام دهند. با این حال، برخی از زنان هستند که به دلیل افزایش عوامل خطر سرطان سینه ممکن است به ماموگرافی زودتر و یا مکرر نیاز داشته باشند. این شامل:
سابقه شخصی سرطان سینه
سابقه خانوادگی فوری سرطان سینه (مادر، دختر یا خواهر).
توده یا ندول قابل لمس در سینه
تغییرات در پوست، بافت یا نوک سینه
ترشح غیر طبیعی سینه
ضخیم شدن یا توده در زیر بغل
یافته های ژنتیکی خاص
شروع قاعدگی در سنین پایین
یائسگی را در سنین پایین تجربه کرد

آیا ماموگرافی می تواند سرطان را شناسایی نکند؟
در این زمان ماموگرافی موثرترین و دقیق ترین ابزار برای تشخیص سرطان سینه است. با این حال، مواردی وجود دارد که در آن سرطان سینه ممکن است در ماموگرافی تشخیص داده نشود. برای مثال، گرفتن تومورها در ماموگرافی در زنان با بافت سینه متراکم ممکن است دشوارتر باشد. با این حال، ماموگرافی از دقت بسیار بالایی برخوردار است و همچنان بهترین راه برای تشخیص زودهنگام سرطان پستان است تا درمان در اسرع وقت آغاز شود.
آیا واقعاً هر سال به ماموگرافی نیاز دارم؟
بله. سرطان سینه می تواند به سرعت رشد کند و اگر در مراحل اولیه تشخیص داده نشود، درمان آن بسیار دشوار می شود. علاوه بر این، برخی از ماموگرافی ها ممکن است منجر به منفی کاذب شوند. به این دلایل و بسیاری دیگر، برای زنان ضروری است که با ماموگرافی سالانه از سن 40 سالگی (یا زودتر در صورت توصیه) از سلامت خود محافظت کنند. سرطان سینه را در اسرع وقت با ماموگرافی در مرکز سونوگرافی الوند شناسایی کنید
هیچ وقت زمان مناسبی برای ابتلا به سرطان سینه وجود ندارد، اما دانستن این که هر چه زودتر به آن مبتلا شده اید، برای یک دوره درمانی موفق بسیار مهم است. با نادیده گرفتن ماموگرافی، سلامتی یا جان خود را به خطر نیندازید. با متخصصان برای سلامت زنان تماس بگیرید تا امروز ماموگرافی خود را در مرکز سونوگرافی الوند تعیین کنند.
آیا ماموگرافی می تواند سرطان های دیگر را تشخیص دهد؟
سرطان سینه تنها نوع سرطانی است که از ماموگرافی برای غربالگری استفاده می کند. با این حال، حتی اگر آنها برای تشخیص سایر انواع سرطان مفید نیستند، می توان از آنها برای شناسایی سایر علائم سلامت پستان استفاده کرد.
اینها شامل میکروکلسیفیکاسیون ها (که رسوبات ریز در بافت پستان هستند و معمولاً دلیلی برای نگرانی نیستند) و کیست ها (که معمولاً سرطانی نیستند یا نیاز به آزمایش بیشتری دارند، اگرچه گاهی اوقات بیوپسی برای اطمینان از خوش خیم بودن آن انجام می شود) می باشد. علاوه بر این، ماموگرافی می تواند تراکم سینه را نیز اندازه گیری کند، که نسبت بافت فیبری و غده سینه به بافت چربی است.
آیا سونوگرافی سینه می تواند سرطان ریه را تشخیص دهد؟
این فناوری از امواج صوتی و پژواک آنها برای ساخت تصاویر کامپیوتری استفاده میکند و میتواند تغییرات خاصی مانند کیستهای پر از مایع را که در ماموگرافی مشاهده میشود، نشان دهد. با سونوگرافی می توان عمق و پری چیزی را که مشکوک به نظر می رسد مشاهده کرد، اما سونوگرافی به عنوان یک آزمایش غربالگری معمول برای سرطان سینه استفاده نمی شود. و مانند ماموگرافی، راهی برای تشخیص سرطان ریه نیست.
چگونه سرطان در ماموگرافی ظاهر می شود؟
این ضایعه مشکوک در بافت ظاهر می شود. سرطان سینه همراه با برخی از بیماریهای خوشخیم پستان، متراکمتر از چربی است و در ماموگرافی، به نظر میرسد سایه روشنتری از خاکستری یا سفید داشته باشد.
آیا ماموگرافی می تواند نمونه ای برای غربالگری بهتر سرطان ریه باشد؟
سی تی اسکن برای غربالگری سرطان ریه استفاده می شود. اما بر خلاف سرطان سینه، معیارهای خاصی برای اینکه چه کسی باید آزمایش شود وجود دارد.
مقالات پیشنهادی :
آمادگی سونو گرافی فیبرواسکن
آمادگی سونو گرافی هیسترو سالپنکوگرافی
آمادگی سونو گرافی هیسترو سونو گرافی
آمادگی سونو گرافی آنومالی مرحله دوم
چه عواملی بر ماموگرافی من تأثیر می گذارد؟
یکی از عوامل اصلی موثر بر خواندن دقیق ماموگرافی، تراکم پستان است که می تواند ژنتیکی باشد یا توسط عوامل دیگری از جمله استفاده از هورمون های پس از یائسگی ایجاد شود. استفاده از هورمون که برای تسکین کوتاه مدت علائم ناخوشایند یائسگی تایید شده است، می تواند خطر ابتلا به سرطان سینه را افزایش دهد و به دلیل افزایش تراکم سینه ها، دشواری خواندن ماموگرافی را افزایش دهد.
از آنجایی که خوانش ممکن است غیرطبیعی به نظر برسد، زنان با بافت سینه متراکم ممکن است نیاز به آزمایشات بعدی بیشتری داشته باشند. در واقع، تنها پنجاه درصد احتمال دارد که تومور در سینه آنها قبل از اینکه در معاینه فیزیکی قابل توجه باشد، شناسایی شود.
اگر پزشک به شما بگوید که بافت پستان متراکمی دارید، ممکن است بخواهید در مورد انجام سونوگرافی غربالگری علاوه بر ماموگرافی بپرسید. این دو آزمایش با هم انجام می شوند تا غربالگری سرطان سینه قابل اعتمادتری را برای زنان دارای بافت متراکم ارائه دهند.
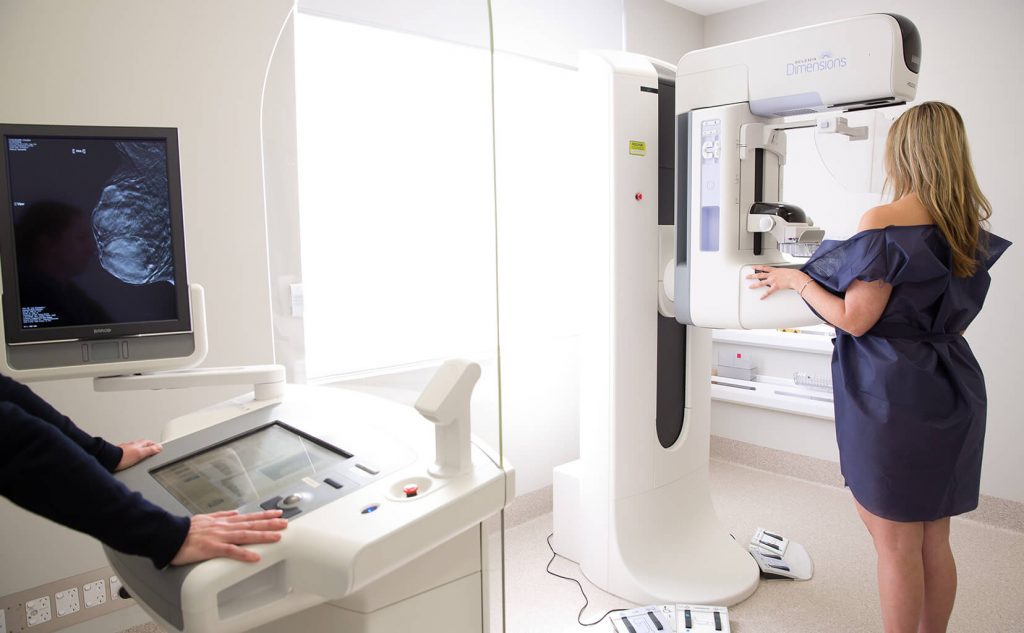
اگر پزشک به سرطان سینه مشکوک باشد چه؟
اگر رادیولوژیست و پزشک شما مشکوک به سرطان سینه باشند، ممکن است نیاز به انجام آزمایشات بعدی از جمله ماموگرافی تشخیصی، سونوگرافی پستان و یا بیوپسی سوزنی داشته باشید. مطمئن باشید که اکثر این یافته ها بافت نرمال سینه یا بافت خوش خیم هستند.
ممکن است شما را برای گرفتن یک ماموگرافی تشخیصی بفرستند، که با ماموگرافی غربالگری تفاوت دارد زیرا فقط بر روی ناحیه غیر طبیعی تمرکز می کند و تصویری با کیفیت بسیار بالاتر از مشکل مشکوک ارائه می دهد. اگر نتایج قطعی یافت نشد، ممکن است سونوگرافی سینه انجام دهید، در حالی که زنانی که در معرض خطر ابتلا به سرطان پستان هستند ممکن است از انجام MRI سینه نیز استفاده کنند.
چه نتایج ماموگرافی ممکن است نیاز به آزمایش بیشتری داشته باشد؟
تصاویری که نیاز به مطالعه بیشتر دارند شامل تودهها یا تودههایی با حاشیه صاف و کاملاً مشخص است. در حالی که بیشتر این موارد غیر سرطانی هستند، سونوگرافی به پزشک اجازه می دهد تا بداند که چه چیزی در داخل توده وجود دارد، که یک نقطه مهم در شناسایی توده است. به عنوان مثال، کیست ها حاوی مایع هستند. تودهای با ظاهری ستارهدار یا ظاهری نامنظم بیشتر احتمال دارد سرطانی باشد و ممکن است بلافاصله برای بیوپسی سوزنی فرستاده شوید. گاهی اوقات ناهنجاری هایی به نام میکروکلسیفیکاسیون یافت می شود، رسوبات کوچکی از کلسیم که ممکن است خوش خیم یا سرطانی باشند و اغلب نیاز به بیوپسی دارند.
استفاده از سونوگرافی سینه به طور چشمگیری دقت تشخیص سرطان سینه را بهبود بخشیده است. بر اساس مطالعه ای ترکیب این دو آزمایش میزان موفقیت تشخیصی را به حدود 75 درصد می رساند. به خصوص اگر ارائه دهنده مراقبت های بهداشتی به شما بگوید که بافت سینه متراکمی دارید، ممکن است بخواهید در مورد انجام سونوگرافی غربالگری علاوه بر ماموگرافی بپرسید. این دو آزمایش با هم انجام می شوند تا غربالگری سرطان سینه قابل اعتمادتری را برای زنان دارای بافت متراکم ارائه دهند.
ماموگرافی کمک می کند:
غربالگری سرطان سینه (قسمت اول) در زنان پرخطر. ارزیابی گسترش سرطان سینه قبل از درمان ارزیابی دقیق تر ناهنجاری های ناشناخته در ماموگرافی و یا سونوگرافی پستان. پیگیری بعد از جراحی تومور سینه ارزیابی پاسخ پس از شیمی درمانی یا رادیوتراپی برای تومورهای پستان. این بهترین ابزار تصویربرداری در ارزیابی عوارض پارگی ایمپلنت سینه است.
معاینه بالینی پستان چگونه انجام می شود؟
پزشک معمولاً در طول معاینات معمول، مشکلات مربوط به سینهها را معاینه و بررسی میکند. به این معاینه پستان بالینی می گویند. معاینه را می توان در حالت خوابیده یا نشسته انجام داد. پزشک سینه ها را از نظر شاخص هایی مانند: اندازه، شکل، چین و چروک، گودی یا قرمزی پوست معاینه می کند. از آنجا، پزشک می تواند تا حدودی خطر ابتلا به سرطان سینه را درک کند.
هر چند وقت یکبار باید معاینه بالینی پستان انجام شود؟
برای زنانی که در معرض متوسط خطر ابتلا به سرطان سینه هستند و هیچ علامتی ندارند، میتوان آن را با فرکانس زیر انجام داد:
بین سنین ۲۵ تا ۳۹ سال یک تا ۳ سال یکبار. سالانه از سن 40 سالگی یا بالاتر انجام می شود.
چرا زنان باید از وضعیت سینه خود آگاه باشند؟
زنان باید توجه داشته باشند که وضعیت طبیعی سینه های خود را در نظر داشته باشند تا بتوانند به سرعت تغییرات ایجاد شده را تشخیص دهند. زیرا اکثر سرطان های سینه توسط خود زن کشف می شود:
تقریباً نیمی از سرطانهای سینه در زنان بالای 50 سال خود کشف میشوند. بیش از 70 درصد از سرطانهای سینه در زنان زیر 50 سال به تنهایی یافت میشوند.
ماموگرافی تشخیصی در مقابل ماموگرافی غربالگری
آیا احساس درد سینه می کنید؟ آیا در طی یک خودآزمایی معمولی پستان به موضوع نگران کننده ای برخورد کرده اید؟ آیا پزشکتان تا به حال در حین ویزیتتان به ماموگرافی اشاره کرده است؟ آیا تفاوت بین غربالگری و ماموگرافی تشخیصی را می دانید؟
اگر اطلاعات زیادی در مورد ماموگرافی ندارید، تنها نیستید. به طور کلی، ماموگرافی ابزاری است که برای تشخیص علائم اولیه سرطان سینه و نظارت بر نگرانی های مربوط به پستان در طول زمان استفاده می شود. یک تکنسین متخصص در معاینه بافت پستان، ماموگرافی را انجام می دهد. این غربالگری ها می توانند هر توده یا لکه هایی مانند سرطان، کیست و سلول های چربی را آشکار کنند.
مقالات پیشنهادی :
مرکز سونوگرافی سینه
سونوگرافی آنومالی
سونوگرافی تیروئید
اسکن آنومالی یا غربالگری جنین
انواع مختلف ماموگرافی
چند تفاوت مهم بین غربالگری و ماموگرافی تشخیصی وجود دارد.
ماموگرافی های غربالگری معاینات پیشگیرانه سالانه هستند، در حالی که پزشک ممکن است بر اساس هر نشانه ای از علائم سرطان سینه، ماموگرافی تشخیصی را تجویز کند.
ماموگرافی تشخیصی جزئی تر از ماموگرافی غربالگری است.
ماموگرافی غربالگری تنها حدود 10 تا 20 دقیقه طول می کشد، در حالی که ماموگرافی تشخیصی می تواند طولانی تر باشد.
درخواست ماموگرام غربالگری
انجمن سرطان آمریکا توصیه می کند که زنان 40 تا 44 ساله ماموگرافی های غربالگری سالانه را شروع کنند، در حالی که زنان 45 تا 54 ساله باید یک بار در سال ماموگرافی انجام دهند. اگر کمتر از 40 سال دارید و سابقه خانوادگی سرطان سینه دارید یا خطر ابتلا به سرطان سینه بالاتر از حد متوسط است، پزشک احتمالاً شروع ماموگرافی سالانه را زودتر توصیه می کند.
ماموگرافی تشخیصی سینه چیست؟
ماموگرافی تشخیصی برای زنانی است که نشانههای غیرطبیعی سرطان سینه دارند، یا برای ارزیابی تغییراتی که ممکن است ماموگرافی غربالگری شما تشخیص داده باشد. از آنجایی که ماموگرافی تشخیصی یک معاینه عمیق تر از ماموگرافی غربالگری است، پزشک شما همچنین ممکن است ماموگرافی تشخیصی را در صورتی که بافت سینه متراکمی دارید که داشتن دید واضح را دشوار می کند، تجویز کند.
یک ماموگرافی تشخیصی می تواند تعیین کند که آیا مواردی مانند موارد زیر نشان دهنده سرطان سینه هستند یا خیر:
توده ها
درد در یک یا هر دو سینه
ترشح از نوک پستان
ضخیم شدن پوست سینه ها
تورم
سرخی
تغییر در شکل یا اندازه سینه شما
نکته دیگری که باید در مورد ماموگرافی های تشخیصی به خاطر بسپارید این است که این معاینات دقیق تر هستند و بنابراین زمان بیشتری می برد. پس از انجام ماموگرافی تشخیصی، ممکن است پزشک شما را تشخیص دهد. اغلب، نتایج بدون علامت زدن علائم قابل توجه سرطان سینه که باید نگران آن باشید، بازمی گردد. یا، اگر پزشک بخواهد تصاویر بیشتری بگیرد یا غربالگری اولیه بی نتیجه بود، ممکن است برای شما ماموگرافی دیگر درخواست کنند.
کدام یک برای شما مناسب است؟
چه زمانی باید ماموگرافی غربالگری انجام داد؟ ماموگرافی سالیانه باید یک اولویت بهداشتی برای زنان 45 تا 54 ساله باشد. در این محدوده سنی، عوامل خطر مرتبط با سرطان سینه آنقدر زیاد است که نمی توان آنها را نادیده گرفت. اگر فردی در خانواده شما مبتلا به سرطان سینه شده باشد، یا اگر در طول خودآزمایی پستان احساس درد یا علائم نگرانی داشتید، ممکن است پزشک شما انجام غربالگری را حتی زودتر توصیه کند. با این حال، حتی اگر هیچ علامتی نداشته باشید، ماموگرافی غربالگری یک آزمایش ساده است که می تواند اطلاعات زیادی را به شما بدهد.
آیا نیاز به انجام ماموگرافی تشخیصی دارید؟
در صورت داشتن علائم سرطان سینه یا سایر بیماری های مرتبط با سینه، پزشک شما به احتمال زیاد این معاینه را به شما توصیه می کند. با این حال، اگر می خواهید یک ماموگرافی تشخیصی بگیرید تا آرامش بیشتری به شما بدهد، لازم نیست منتظر بمانید تا پزشکتان آن را به شما توصیه کند. در اکثر موارد، افرادی که مایل به نتایج گسترده تر و سطح جزئیات بالاتری نسبت به ماموگرافی غربالگری هستند، نمی توانند برای ماموگرافی تشخیصی برنامه ریزی کنند. اگر هنوز مطمئن نیستید که برای شرایط خاص خود باید چه ماموگرافی انجام دهید، از پزشک خود بپرسید. یک پزشک می تواند به شما کمک کند تا تعیین کنید چه ماموگرافی را باید انجام دهید.
اهمیت انجام ماموگرافی
بهترین راه برای جلوگیری از دست و پنجه نرم کردن با مشکلات سلامتی طولانی مدت، انجام اقدامات پیشگیرانه است. در بسیاری از موارد، سرطان سینه در صورت تشخیص زودهنگام بسیار قابل درمان است.
ماموگرافی به شما امکان می دهد:
علائم اولیه سرطان سینه را شناسایی کنید
هر گونه تغییر را با سینه های خود دنبال کنید
در صورتی که در ماموگرافی شما هر گونه توده، تومور یا سایر بی نظمی ها مشاهده شد، یک برنامه درمانی تصمیم بگیرید.
انجام یک غربالگری یا یک ماموگرافی تشخیصی می تواند به حفظ سلامتی شما کمک کند. این دو امتحان به شما این امکان را می دهد که کنترل بیشتری بر سلامت خود داشته باشید. با استفاده از این فناوری پیشرفته، میتوانید برای هر گونه بیماری مرتبط با پستان یا چالشهای سلامتی که ممکن است ایجاد شود، آماده شوید.
چه چیزی در ماموگرافی تشخیصی دخیل است؟
اگر پزشک شما یک ماموگرافی تشخیصی را تجویز کرد، متوجه باشید که این ماموگرافی غربالگری بیشتر از یک ماموگرافی غربالگری معمولی طول میکشد، زیرا عکسهای اشعه ایکس بیشتری گرفته میشود و نمایی از پستان را از چندین نقطه دید ارائه میکند. رادیولوژیست که آزمایش را انجام می دهد همچنین ممکن است روی ناحیه خاصی از پستان که مشکوک به وجود ناهنجاری است زوم کند. این به پزشک شما تصویر بهتری از بافت می دهد تا به تشخیص دقیق برسد.
علاوه بر یافتن تومورهایی که خیلی کوچک هستند، ماموگرافی ممکن است کارسینوم مجرای درجا (DCIS) را نیز شناسایی کند. اینها سلول های غیر طبیعی در پوشش مجرای سینه هستند که ممکن است در برخی از زنان به سرطان مهاجم تبدیل شوند.
این سلول های غیر طبیعی به هیچ وجه به صورت توده ظاهر نمی شوند. در عوض، آنها شبیه دانه های ریز شن به نام میکروکلسیفیکاسیون هستند. اگر این میکروکلسیفیکاسیون ها با هم گروه بندی شوند و یا در یک ردیف باشند، این نشانه ای است که ممکن است DCIS باشند. همه یافته هایDCIS به سرطان مهاجم تبدیل نمی شوند. در حال حاضر مطالعاتی برای کمک به تعیین اینکه کدام یافتههایDCIS به سرطان تهاجمی تبدیل میشوند، انجام میشود تا به پزشکان در برنامهریزی بهترین درمان برای یافتههای خاصDCIS در داخل مجرای سینه کمک کند.
ماموگرافی برای تشخیص تومورهای سرطانی چقدر قابل اعتماد است؟
توانایی ماموگرافی برای تشخیص سرطان سینه ممکن است به اندازه تومور، تراکم بافت پستان و مهارت رادیولوژیست در انجام و خواندن ماموگرافی بستگی داشته باشد. ماموگرافی کمتر احتمال دارد که تومورهای سینه را در زنان کمتر از 50 سال نسبت به زنان مسن نشان دهد. این ممکن است به این دلیل باشد که زنان جوان بافت سینه متراکم تری دارند که در ماموگرافی سفید به نظر می رسد. به همین ترتیب، یک تومور در ماموگرافی سفید به نظر می رسد و تشخیص آن را دشوار می کند.
اهمیت ماموگرافی های معمول
ماموگرافی مهمترین ابزار برای تشخیص سرطان سینه در مراحل اولیه برای اکثر زنان باقی مانده است، با این حال بسیاری از زنان از قرار ملاقات های معمول ماموگرافی خود صرف نظر می کنند یا به طور کلی از انجام آنها اجتناب می کنند. ما این پست را به افزایش آگاهی در مورد اهمیت ماموگرافی منظم اختصاص می دهیم - و امیدواریم حداقل برخی از بیمارانمان را برای برنامه ریزی ماموگرافی یا بالینی پستان تشویق کنیم.
چگونه ماموگرافی سرطان سینه را پیدا می کند؟
ماموگرافی در حال حاضر بهترین روش برای تشخیص زودهنگام سرطان سینه است و درمان زودهنگام کلید رسیدن به نتایج مطلوب است. در ماموگرافی، سینه شما در دستگاه مخصوصی بین دو صفحه قرار می گیرد. صفحات با هم حرکت می کنند تا بافت سینه شما را فشرده کنند، بنابراین گرفتن یک تصویر واضح برای اشعه ایکس آسان تر است. پس از ایجاد تصاویر، آنها در رایانه ذخیره می شوند و می توانند توسط رادیولوژیست و پزشک شما مشاهده و تجزیه و تحلیل شوند.
ماموگرافی به دنبال توده های ریز یا سایر تغییرات در بافت سینه شماست، از جمله مناطقی از بافت که متراکم تر از بافت اطراف به نظر می رسند. این نواحی غیرطبیعی سفیدتر و روشنتر از ناحیه اطراف ظاهر میشوند. هنگامی که بافت غیرطبیعی یافت می شود، ممکن است ماموگرافی بعدی، آزمایش تصویربرداری دقیق تری به نام توموسنتز یا بیوپسی پستان برای استخراج مقدار کمی از بافت برای معاینه میکروسکوپی انجام دهید.
چه کسانی باید ماموگرافی انجام دهند؟
اکثر پزشکان موافق هستند که زنان باید حداقل در دهه 40 زندگی خود، انجام ماموگرافی معمولی را در نظر بگیرند، بهویژه زنانی که عوامل خطر سرطان سینه را دارند. در واقع، زنانی که خطر ابتلا به سرطان سینه هستند ممکن است از غربالگری های زودتر نیز بهره مند شوند. برخی از گروه های پزشکی توصیه می کنند ماموگرافی سالانه از سن 40 سالگی شروع شود، حتی در زنانی که عوامل خطر شناخته شده ندارند. برخی دیگر می گویند غربالگری سالانه می تواند تا زمانی که یک زن در اواسط 40 سالگی خود باشد صبر کند. چرا اختلاف؟ زیرا خطر ابتلا به سرطان سینه برای اکثر زنان 40 ساله کمتر است، اما این بدان معنا نیست که نادر است. حداقل، همه زنان در دهه 40 باید در مورد نیاز خود به انجام ماموگرافی منظم با پزشک خود صحبت کنند.
با افزایش سن، مزایای انجام ماموگرافی معمولی بیشتر می شود. داده های گروه ویژه خدمات پیشگیرانه ایالات متحده نشان داد که برای زنان 50 ساله، انجام منظم ماموگرافی با کاهش 14 درصدی مرگ و میر ناشی از سرطان سینه مرتبط است. و برای زنان 60 ساله، ماموگرافی های معمول خطر مرگ ناشی از سرطان سینه را تا 33 درصد کاهش می دهد. این یک مزیت بزرگ برای یک آزمایش غربالگری ساده و غیرتهاجمی است که کمتر از نیم ساعت طول می کشد. اکثر گروه های پزشکی بر این باورند که انجام ماموگرافی هر سال یا هر دو سال یکبار برای زنان 50 ساله یا بالاتر مهم است.
چرا ماموگرافی منظم مهم است؟
نشان داده شده است که ماموگرافی خطرات مرتبط با سرطان سینه از جمله مرگ ناشی از سرطان سینه را کاهش می دهد. انجام منظم ماموگرافی یکی از مهم ترین کارهایی است که می توانید برای کاهش خطرات مرتبط با سرطان سینه انجام دهید. اما موارد دیگری نیز وجود دارد: انجام ماموگرافی هر سال یا هر دو سال یکبار، بسته به سن شما، به پزشک شما یک پرونده مداوم از سینههایتان را ارائه میدهد که میتواند برای مقایسه در سالهای بعدی مورد استفاده قرار گیرد. این نوع مقایسه کنار هم ممکن است در تشخیص انحرافات کوچک در بافت که می تواند نشان دهنده مرحله اولیه سرطان باشد، مفید باشد.
و در نهایت، زمانی که سرطان سینه در مراحل اولیه تشخیص داده شود، درمان می تواند بسیار کمتر باشد. این بدان معناست که شما با کمترین میزان استرس و ناراحتی از بهترین نتایج برخوردار خواهید بود. شما باید با پزشک خود در مورد نیاز خود به ماموگرافی صحبت کنید، بنابراین می توانید مطمئن شوید که غربالگری را در اسرع وقت شروع کنید. و هنگامی که در مورد تعداد دفعات ماموگرافی خود تصمیم گرفتید، حتماً آن قرار ملاقات ها را حفظ کنید.
امروز ماموگرافی خود را برنامه ریزی کنید
اکنون که می دانید چرا زمانی که در دهه 40 خود هستید، انجام منظم ماموگرافی بسیار مهم است، وقت آن است که اقدام کنید.
عملکرد ماموگرافی سه بعدی برای تشخیص سرطان سینه
سرطان سینه سرطانی است که بیشترین مرگ و میر را در بین زنان شیوع دارد. اگر میزان بقای 5 ساله به طور مداوم در حال بهبود باشد، غربالگری سرطان پستان در قلب نگرانی ها برای اطمینان از مراقبت های درمانی موثر باقی می ماند. هر چه زودتر تشخیص داده شود، شانس بهبودی بیشتر است.
بررسی ها و تجزیه و تحلیل ها با هدف بهبود سرعت و کارایی تشخیص تومور به طور مداوم در حال پیشرفت هستند. از این منظر است که سؤال عملکرد ماموگرافی سه بعدی در مقایسه با معاینات تصویربرداری مرجع مطرح می شود.
توموسنتز پستان:
ماموگرافی سه بعدی که با نام توموسنتز پستان یا ماموگرافی سه بعدی نیز شناخته می شود، یک معاینه تصویربرداری پزشکی است که قادر به بازسازی تصاویر پستان در مقاطع ظریف با استفاده از دستگاه مناسب است. با ماموگرافی سه بعدی، دستگاه در طول معاینه بر روی یک محور حرکت می کند تا تصاویر را از زوایای مختلف در کنار هم قرار دهد. این تکنیک تصویربرداری این مزیت را دارد که از برهم نهی تصویر که گاهی در ماموگرافی دوبعدی کلاسیک یافت می شود اجتناب می کند، زیرا این برهم نهی ها گاهی اوقات علت مثبت کاذب هستند.
ماموگرافی در تصویربرداری دوبعدی سینه فشرده می شود، که گاهی اوقات باعث تجسم ظاهر مشکوک بافت کاملا سالم می شود: مثبت کاذب. مثبت کاذب با ماموگرافی 2 بعدی قابل توجه است، زیرا تخمین زده می شود که از هر دو بیمار یک نفر باید برای انجام معاینات تکمیلی عمیق تر، بدون نیاز، وقت ملاقات بگذارد. علاوه بر اضطرابی که چند برابر شدن این معاینات می تواند برای زنان ایجاد کند، نتایج مثبت کاذب هزینه های قابل توجهی را برای نظام سلامت به همراه دارد. این معاینه به طور کلی تشخیص سرطان سینه بیشتر را امکان پذیر می کند و در عین حال موارد مثبت کاذب را تا حدود 15 درصد محدود می کند.
زمان معاینه برای هر دو تکنیک بدون تغییر باقی می ماند. فقط زمان تفسیر تصویر تمدید می شود، به دلیل افزایش حجم اطلاعاتی که باید پردازش شوند. نتایج دقیق تر هستند و بنابراین از استرس غیر ضروری برای بیماران خاص جلوگیری می کنند.
غربالگری سرطان پستان: افزایش نتایج
از آنجایی که ماموگرافی سه بعدی دستیابی به نتایج بسیار دقیق را ممکن می سازد، نرخ تشخیص به طور طبیعی بهبود می یابد. این مورد به ویژه در مورد تومورهای درجا و سرطان های مهاجم، که تهاجمی تر هستند، صادق است. یک مطالعه مقایسه ای منتشر شده در مجله انجمن پزشکی آمریکا از 41 درصد سرطان های مهاجم بیشتر در نزدیک به نیم میلیون بیمار که در سیزده مرکز بیمارستانی در سراسر ایالات متحده پخش شده اند، صحبت می کند. به طور کلی، میزان تشخیص برای همه سرطانهای سینه حدود 30 درصد است.
انجام ماموگرافی سه بعدی
در مقایسه با ماموگرافی 2 بعدی، توموسنتز پستان دارای مزیت تولید تصاویر با کیفیت بالاتر است که امکان دید بهتر را برای رادیولوژیست فراهم می کند. نواحی تار یافت شده در دوبعدی، که گاهی نیاز به بررسیهای اضافی دارند، با این تکنیک جدید و دائماً در حال بهبود بیشتر قابل مشاهده میشوند. این افزایش دید با محدودیت برهم نهی بافت موجود در تصویربرداری دو بعدی توضیح داده می شود تا ساختار و خطوط سینه را بهتر تجسم کند.
علاوه بر این، ماموگرافی دوبعدی در تشخیص تومورها در بیماران جوان، که پستانهایشان اغلب متراکم است و امروزه تشخیص سرطان پستان در آنها هنوز مشکل است، مؤثر نیست.
جزئیات تصاویر بهدستآمده با استفاده از توموسنتز پستان، خوانایی بهتری از ویژگیهای یک ناهنجاری درک شده ارائه میدهد. درمان بیشتر توسط تیم پزشکی سریعتر و دقیق تر است.
مقام عالی سلامت (HAS) در حال حاضر در حال تجزیه و تحلیل مزایا و محدودیت های ماموگرافی سه بعدی در تشخیص سرطان پستان است تا بتواند استفاده از این فناوری را در برنامه سازمان یافته غربالگری سرطان پستان تعمیم دهد. برای ثبت، این برنامه شامل انجام یک ماموگرافی غربالگری +/- سونوگرافی پستان هر دو سال یکبار در زنان 50 تا 74 ساله بدون خطرات مرتبط با سابقه خانوادگی است. در مقایسه با ماموگرافی دوبعدی معمول، مطالعات بهویژه بر دوزهای تشعشع متمرکز است.
با افزایش قابل توجه عملکرد در تشخیص ناهنجاری های احتمالی، ماموگرافی سه بعدی مزایای جدی نسبت به معاینات تصویربرداری پزشکی دو بعدی در تشخیص سرطان پستان دارد.
توانایی آن در تجسم دقیق ویژگیهای یک تومور بدخیم، تشخیص تهاجمیترین اشکال سرطان را برای درمان هدفمندتر درمانی ممکن میسازد. یک مزیت قابل توجه برای تشخیص زودهنگام و کاهش مرگ و میر است.
مزایای انجام ماموگرافی در مرکز الوند
ماموگرافی یکی از روشهای تصویربرداری پزشکی است که بهویژه برای تشخیص و پیشگیری از سرطان پستان بسیار مهم است. این آزمایش، که بهصورت روتین در زنان بالای 40 سال توصیه میشود، قادر است تغییرات غیرعادی در بافت پستان را شناسایی کرده و در مراحل اولیه مشکلاتی مانند تودههای سرطانی را نشان دهد. مرکز الوند، با تجهیزات پیشرفته و تیم پزشکی متخصص، یکی از بهترین مراکز ارائهدهنده خدمات ماموگرافی در ایران است. در این مقاله، به بررسی مزایای انجام ماموگرافی در این مرکز پرداخته میشود.
تشخیص زودهنگام سرطان پستان
یکی از اصلیترین مزایای انجام ماموگرافی در مرکز الوند، امکان تشخیص زودهنگام سرطان پستان است. ماموگرافی قادر است تغییرات کوچکی در بافت پستان ایجاد کند که حتی قابل لمس هم نیستند. این امکان به پزشکان این اجازه را میدهد که سرطان را در مراحل اولیه شناسایی کرده و از طریق درمانهای بهموقع، شانس بهبودی بیماران را افزایش دهند. تحقیقات نشان میدهند که تشخیص زودهنگام سرطان پستان می تواند میزان بقای بیماران را بهطور چشمگیری افزایش دهد.
استفاده از تجهیزات پیشرفته و فناوری روز
یکی از مزایای برجسته مرکز الوند، استفاده از تجهیزات ماموگرافی دیجیتال و پیشرفته است. با استفاده از این دستگاهها، تصاویری دقیقتر و واضحتر از بافت پستان بهدست میآید که این امر به پزشکان این امکان را میدهد که تشخیصهای دقیقتری ارائه دهند. تصاویر دیجیتال بهراحتی قابل ذخیره و ارزیابی مجدد هستند و در صورت لزوم، میتوانند برای بررسیهای بیشتر در آینده مورد استفاده قرار گیرند.
راحتی و راحتی بیمار در طول آزمایش
یکی از نگرانیهای رایج در مورد انجام ماموگرافی، درد و ناراحتی حین آزمایش است. در مرکز الوند، تلاش شده است تا این فرآیند تا حد ممکن راحت و بدون درد برای بیماران انجام شود. دستگاههای ماموگرافی این مرکز طراحی شدهاند تا فشار کمتری به پستان وارد کنند و در عین حال تصویری با کیفیت بالا ارائه دهند. همچنین، تیم پرستاری و تکنسینهای مرکز الوند با صبر و دقت به بیماران کمک میکنند تا احساس راحتی داشته باشند.
آگاهی از تاریخچه پزشکی فردی
در مرکز الوند، پزشکان و تکنسینها بهدقت تاریخچه پزشکی هر بیمار را بررسی میکنند تا آزمایش ماموگرافی به بهترین شکل ممکن انجام شود. این اطلاعات می تواند شامل سابقه خانوادگی سرطان پستان، علائم موجود، یا دیگر مسائل پزشکی باشد که می تواند بر روند تشخیص تأثیر بگذارد. همچنین، این مرکز به زنان کمک میکند تا برنامههای غربالگری مناسبی را بر اساس سن، سابقه خانوادگی و دیگر عوامل خطر خود دنبال کنند.
پیشگیری و کاهش خطر ابتلا به سرطان پستان
یکی از مزایای قابل توجه انجام ماموگرافی در مرکز الوند، نقش آن در پیشگیری از سرطان پستان است. ماموگرافی می تواند تغییرات زودهنگام در بافت پستان را شناسایی کند که ممکن است نشاندهنده وجود سرطان یا دیگر مشکلات باشد. با شناسایی این تغییرات، امکان انجام اقدامات پیشگیرانه و درمانهای سریعتر وجود دارد. این امر می تواند منجر به کاهش میزان ابتلا به سرطان پستان در آینده شود و افراد را قادر سازد تا برای سلامت خود اقدامات پیشگیرانه انجام دهند.
دقت بالای تشخیص و مشاورههای پزشکی
در مرکز الوند، تمامی آزمایشها توسط پزشکان متخصص و با تجربه انجام میشود. همچنین پس از انجام ماموگرافی، نتایج بهطور دقیق توسط پزشکان تحلیل و ارزیابی میشود. این دقت در تشخیص، یکی از مهمترین مزایای انجام ماموگرافی در این مرکز است. علاوه بر این، بیمارانی که نیاز به مشاوره یا بررسیهای بیشتر دارند، میتوانند از مشاورههای پزشکی تخصصی برخوردار شوند تا درک بهتری از وضعیت خود پیدا کنند و برنامه درمانی مناسبی دریافت کنند.
پوشش بیمهای و هزینه مناسب
یکی از دغدغههای همیشگی افراد در مورد انجام آزمایشات پزشکی، هزینههای آن است. در مرکز الوند، بسته به نوع بیمه فرد، امکان استفاده از پوششهای بیمهای برای انجام ماموگرافی وجود دارد. این موضوع می تواند برای بسیاری از افراد که نگران هزینههای پزشکی هستند، یک مزیت بزرگ باشد. همچنین، هزینههای مناسب خدمات در این مرکز، باعث میشود که دسترسی به این آزمایش حیاتی برای گروههای مختلف افراد آسانتر باشد.
راحتی در دسترسی و محیط دوستانه
مرکز الوند با فراهم آوردن شرایط راحت و مناسب برای بیماران، محیطی دوستانه و آرام را برای انجام ماموگرافی ایجاد کرده است. این محیط می تواند کمک بزرگی به کاهش اضطراب و استرس بیماران در حین انجام آزمایش باشد. همچنین، موقعیت مکانی مرکز الوند در دسترس است و به راحتی می توان به آن دسترسی پیدا کرد، که این خود یکی دیگر از مزایای بزرگ این مرکز به حساب میآید.
انجام ماموگرافی در مرکز الوند به دلیل استفاده از تجهیزات پیشرفته، تیم پزشکی متخصص، محیط آرام و پشتیبانیهای روانی و آموزشی، می تواند به عنوان یک گزینه ایدهآل برای زنان در سنین مختلف باشد. این مرکز نهتنها امکان تشخیص زودهنگام سرطان پستان را فراهم میآورد، بلکه با پیگیریهای مستمر و مشاورههای پزشکی، به بیماران در مسیر درمان و پیشگیری کمک می کند. بهطور کلی، انجام ماموگرافی در مرکز الوند می تواند گامی مؤثر در حفظ سلامت پستان و پیشگیری از بیماریهای جدی باشد.
برای کسب اطلاعات دقیق در مورد روش ماموگرافی سه بعدی توموسنتز انجام شده در مرکز ما که از بهترین ماموگرافی تهران است ، می توانید وقت قبلی بگیرید و با مرکز ما تماس بگیرید.